
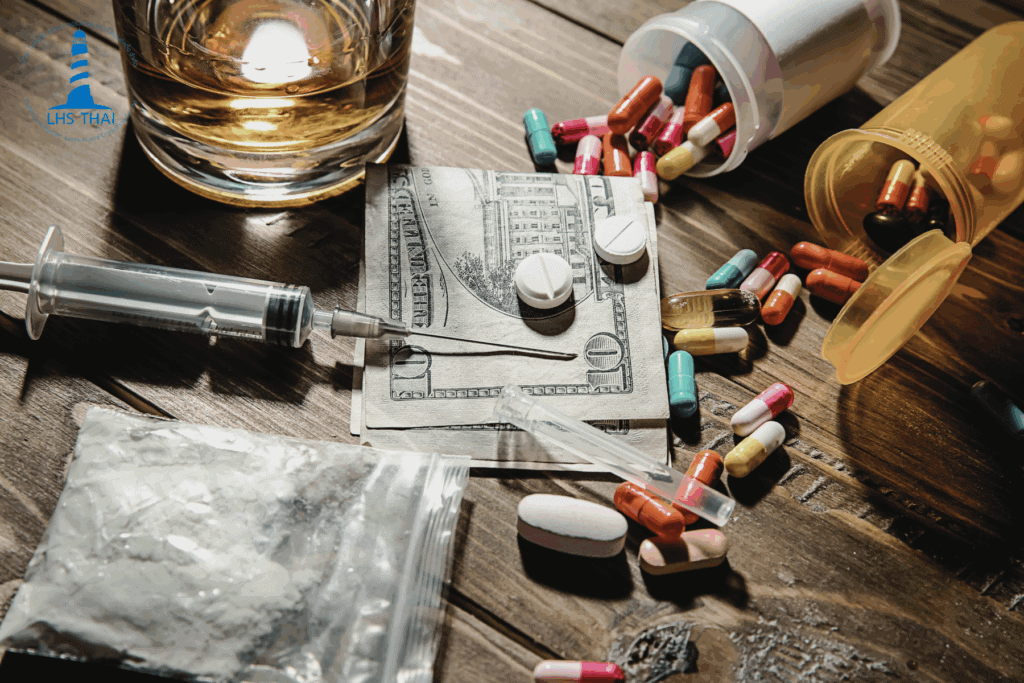
ในช่วงหลายปีที่ผ่านมา “พอตเค” ได้กลายเป็นหนึ่งในกระแสที่เติบโตอย่างรวดเร็วในกลุ่มวัยรุ่น โดยเฉพาะในวงการพอตไฟฟ้าที่มีการนำยาเคตามีน (Ketamine) และสารเสพติดอื่น ๆ มาผสมลงไปในน้ำยา ซึ่งสามารถทำให้ผู้ใช้มีอาการ “เมาเค” หรือมีความรู้สึกที่คล้ายคลึงกับการใช้ยาเคตามีน สิ่งที่น่าสังเกตคือถึงแม้พอตเคจะถูกมองว่าปลอดภัยกว่าการสูบบุหรี่ทั่วไป แต่ความจริงแล้วมันกลับเป็นภัยต่อสุขภาพที่ค่อนข้างรุนแรง ไม่เพียงแต่จากสารเคมีที่ปะปนอยู่ในพอตเท่านั้น แต่ยังรวมถึงการเสพติดที่มักเกิดขึ้นจากการใช้สารเหล่านี้ในระยะยาว โดยเฉพาะในกลุ่มวัยรุ่นที่เป็นผู้ที่มีความเสี่ยงสูงในการติดสารเคมีนี้ ซึ่งทำให้พอตเคระบาดอย่างรวดเร็วในกลุ่มเป้าหมายนี้
ในบทความนี้ เราจะไปทำความเข้าใจแบบเจาะลึกว่า พอตเคคืออะไร? พอตมีสารอะไรบ้าง? และทำไมถึงกลายเป็นภัยที่ระบาดในกลุ่มวัยรุ่น พร้อมทั้งพูดถึงผลกระทบจากการใช้พอตเคและวิธีการป้องกันการเสพติดนี้ในกลุ่มวัยรุ่น รวมถึงวิธีการบำบัดและฟื้นฟูเมื่อเกิดปัญหาการเสพติดขึ้น

“พอตเค” เป็นรูปแบบการเสพยาที่ใช้บุหรี่ไฟฟ้าขนาดเล็กแบบเครื่องพอตเปลี่ยนหัวน้ำยาได้ โดยน้ำยาที่ใช้จะมีการผสมสารเคตามีน (Ketamine) ซึ่งแต่เดิมถูกคิดค้นเพื่อใช้เป็นยาสลบทางการแพทย์ เป็นผงสีชา หรือเป็นน้ำสีชา ในทางการแพทย์ เคตามีนถูกใช้เป็นยาสลบและยาระงับปวด แต่เมื่อถูกนำมาใช้ในทางที่ผิด จะกลายเป็นยาเสพติดที่มีฤทธิ์หลอนประสาทรุนแรง จัดเป็นสารที่มีผลต่อจิตประสาทประเภท 2 และบางครั้งในพอตเค ส่วนผสมของมันจะพบเมทแอมเฟตามีน (ยาบ้า) ที่ทำให้ผู้เสพรู้สึกตื่นตัว มีพลังงาน แต่ในขณะเดียวกันก็ทำลายสมองและระบบประสาทอย่างถาวร ซึ่งจัดเป็นยาเสพติดประเภท 1 ด้วย น้ำยาของพอตเคมีลักษณะใสและไม่มีกลิ่น จึงทำให้มองไม่ออกว่าเป็นน้ำยาที่มีสารเสพติดปะปนอยู่ ผู้ใช้จะสูบพอตเคเหมือนกับบุหรี่ไฟฟ้าทั่วไป โดยการเปิดเครื่องให้ความร้อนกับน้ำยา จนน้ำยาที่มีสารเคตามีนระเหยกลายเป็นไอละอองและควันที่ผู้เสพสูดดมเข้าสู่ร่างกาย ทำให้การใช้งานพอตเคดูเหมือนการสูบบุหรี่ไฟฟ้าปกติ แต่มีสารเสพติดผสมอยู่ในน้ำยา
การใช้เคตามีนผ่านบุหรี่ไฟฟ้าทำให้ผู้เสพได้รับผลของยาอย่างรวดเร็วจากการสูดดมผ่านทางปอด นอกจากนี้ยังสะดวกในการพกพาและสามารถใช้งานในที่สาธารณะได้อย่างลับๆ เพราะรูปลักษณ์และกลิ่นควันไม่ต่างจากบุหรี่ไฟฟ้าทั่วไป ทำให้ยากที่จะสังเกตเห็น และคนรอบข้างมักไม่สงสัยว่าภายในพอตมีสารเสพติดผสมอยู่ ดังนั้น พอตเคจึงกลายเป็นภัยเงียบที่ใช้ความนิยมของบุหรี่ไฟฟ้าในกลุ่มวัยรุ่นในการซ่อนเร้นการเสพยา ผู้เสพสามารถใช้พอตเคในการสูบเคตามีนในที่สาธารณะหรือสถานบันเทิงโดยไม่ถูกเจ้าหน้าที่หรือผู้ดูแลสถานที่สงสัย เป็นกลวิธีใหม่ของขบวนการค้ายาที่แอบซ่อนยาเสพติดในรูปแบบของแฟชั่นวัยรุ่นและนักเที่ยวกลางคืน
การผสมเคตามีนในน้ำยาบุหรี่ไฟฟ้าถือเป็นการทำให้ผู้เสพได้รับสารเสพติดหลายชนิดพร้อมกันในครั้งเดียว โดยเฉพาะหากน้ำยาพอตเคมีการผสมเมทแอมเฟตามีน (ยาบ้า) ด้วย ผู้เสพจะได้รับทั้งฤทธิ์หลอนประสาทจากเคตามีนและฤทธิ์กระตุ้นจากยาบ้า ทำให้ผลกระทบโดยรวมมีความรุนแรงและซับซ้อนมากขึ้น สำนักงาน ป.ป.ส. เปรียบเทียบว่าความอันตรายของพอตเคนั้นคล้ายกับสูตรผสมสารเสพติดแบบ “แฮปปี้วอเตอร์ (Happy Water)” ซึ่งรวมยาอี (เอ็กซ์ตาซี), ไอซ์ (เมทแอมเฟตามีน) และเคตามีนเข้าด้วยกัน โดยให้ผลทั้งกระตุ้นและกดประสาทที่ยากจะคาดเดา

ความแตกต่างที่สำคัญระหว่างพอตเคกับบุหรี่ไฟฟ้าทั่วไปอยู่ที่ส่วนประกอบและผลกระทบต่อร่างกาย บุหรี่ไฟฟ้าทั่วไปจะมีส่วนประกอบหลักคือนิโคติน (เป็นสารหลักที่ทำให้เกิดการเสพติด มีฤทธิ์กระตุ้นระบบประสาท) โพรไพลีนไกลคอล (Propylene Glycol) เวจีเทเบิลไกลเซอรีน (Vegetable Glycerin) และสารปรุงแต่งรสและกลิ่น เช่น กลิ่นผลไม้ มิ้นต์ ช็อกโกแลต เป็นต้น
ในขณะที่พอตเคกลับมีสารเสพติดที่ร้ายแรงกว่ามาก การใช้พอตเคไม่เพียงแต่ทำให้เกิดการเสพติดนิโคติน แต่ยังทำให้เกิดการเสพติดสารเสพติดหลายชนิดพร้อมกัน ผลกระทบต่อสมองและร่างกายจึงรุนแรงกว่าการสูบบุหรี่ทั่วไปหลายเท่าตัว
ความแตกต่างอีกประการหนึ่งคือความเร็วในการออกฤทธิ์ โดยบุหรี่ไฟฟ้าทั่วไปที่มีนิโคตินจะออกฤทธิ์ประมาณ 10-30 นาที ผู้ใช้ยังคงมีสติและสามารถควบคุมตนเองได้ ในขณะที่พอตเค ที่มีเคตามีนจะออกฤทธิ์ยาวนานถึง 30 นาที และมีผลข้างเคียงต่อเนื่องอีก 80-100 นาที (รวมแล้วเกือบ 2 ชั่วโมง!) การออกฤทธิ์ที่ยาวนานนี้ทำให้ผู้ใช้อยู่ในภาวะเสี่ยงอันตรายเป็นเวลานาน อาจเกิดอุบัติเหตุหรือทำร้ายตนเองและผู้อื่นได้
สิ่งที่น่ากังวลที่สุดคือการที่พอตเคถูกออกแบบให้ดูเหมือนบุหรี่ไฟฟ้าธรรมดา ทำให้ผู้ใช้ โดยเฉพาะวัยรุ่น อาจไม่ทราบว่าตนเองกำลังเสพสารเสพติดที่อันตรายถึงชีวิต การหลอกลวงลักษณะนี้เป็นกลยุทธ์ที่ชาญฉลาดของผู้ค้ายาเสพติดในการเข้าถึงกลุ่มเป้าหมายใหม่
การระบาดของพอตเคในกลุ่มวัยรุ่นไม่ใช่เหตุการณ์ที่เกิดขึ้นโดยบังเอิญ แต่เป็นผลมาจากการบรรจบกันของหลายปัจจัยทางสังคม เทคโนโลยี และจิตวิทยา ความเข้าใจในสาเหตุเหล่านี้จะช่วยให้เราสามารถป้องกันและแก้ไขปัญหาได้อย่างมีประสิทธิภาพ

การรวมกันของปัจจัยเหล่านี้ทำให้พอตเคสามารถแพร่กระจายในกลุ่มวัยรุ่นได้อย่างรวดเร็ว โดยที่ผู้ที่เกี่ยวข้องหลายฝ่ายยังไม่ทันตระหนักถึงความร้ายแรงของปัญหา การแก้ไขปัญหานี้จึงต้องอาศัยความร่วมมือจากทุกภาคส่วน ตั้งแต่ครอบครัว โรงเรียน สื่อมวลชน และหน่วยงานราชการ
แม้พอตเคจะอำพรางมาในคราบบุหรี่ไฟฟ้า แต่ผลกระทบต่อสุขภาพนั้นร้ายแรงดังเช่นการเสพยาเสพติดรุนแรงโดยตรง เนื่องจากเคตามีนเป็นสารออกฤทธิ์ต่อระบบประสาทส่วนกลางที่ส่งผลต่อสมองและการรับรู้อย่างมาก อีกทั้งยังมีพิษภัยจากสารอื่น ๆ ที่อาจผสมมาด้วยในน้ำยา ดังนี้

การสูบพอตเคสามารถทำให้ผู้ใช้เกิดอาการหลอนประสาทอย่างรุนแรง โดยสารเคมีที่อยู่ในพอตเคจะกระตุ้นการทำงานของสมองในลักษณะที่ผิดปกติ ส่งผลให้ผู้เสพรู้สึกเคลิบเคลิ้ม รู้สึกมีความสุขอย่างไม่สามารถควบคุมได้ คล้ายกับการตกอยู่ในภวังค์ความฝัน ซึ่งในขณะเดียวกันสมองกลับทำงานอย่างไม่ปกติ โดยเฉพาะในส่วนที่มีบทบาทในการควบคุมอารมณ์ ความจำ และการตัดสินใจ จึงทำให้ผู้เสพรู้สึกว่าการรับรู้ของตัวเองผิดเพี้ยนไป และไม่สามารถควบคุมพฤติกรรมของตนเองได้อย่างเต็มที่
นอกจากนี้ บางรายอาจพบว่าเกิดภาวะซึมเศร้าหรืออารมณ์แปรปรวนที่เกิดจากพิษภัยของยาเคตามีนที่ส่งผลกระทบต่อการทำงานของสมอง ส่งผลให้การควบคุมอารมณ์และการตัดสินใจผิดปกติ ยิ่งทำให้ผู้เสพเผชิญกับอาการทางจิตใจที่รุนแรงขึ้น รวมถึงความรู้สึกหมดหวังหรือท้อแท้ ซึ่งอาจส่งผลต่อชีวิตประจำวันและความสัมพันธ์ส่วนตัวของผู้เสพ
โดยผลกระทบต่อพัฒนาการสมองของวัยรุ่นจากการใช้พอตเคเป็นสิ่งที่น่าวิตกที่สุด เนื่องจากเคตามีนและเมทแอมเฟตามีน สามารถทำลายเซลล์สมองและขัดขวางการพัฒนาการปกติของสมอง และการที่สมองได้รับการกระตุ้นจากสารเสพติดตั้งแต่อายุน้อยทำให้มีแนวโน้มที่จะหาสารเสพติดที่ให้ความรู้สึกแรงกว่าเดิม ซึ่งอาจนำไปสู่การใช้สารเสพติดที่อันตรายกว่า เช่น เฮโรอีน หรือสารเสพติดสังเคราะห์อื่น ๆ
การผสมสารเคตามีนกับนิโคตินและสารกระตุ้นอื่น ๆ สามารถมีผลกระทบที่รุนแรงต่อระบบหัวใจและหลอดเลือด โดยสารเคตามีนจะทำให้ความดันโลหิตสูงขึ้น และทำให้หัวใจเต้นเร็วหรือผิดจังหวะ ซึ่งอาจนำไปสู่อาการหัวใจเต้นผิดจังหวะเฉียบพลันที่สามารถเป็นอันตรายถึงชีวิตได้ นอกจากนี้ การเสพพอตเคในปริมาณที่มากเกินไป เช่น การสูบติด ๆ กันหลายครั้ง หรือการใช้หัวพอตที่มีความเข้มข้นของยาเสพติดสูง จะทำให้ร่างกายได้รับสารเคตามีนในปริมาณเกินขนาด จนทำให้เกิดอาการชักเกร็ง หมดสติ และสมอง รวมถึงกล้ามเนื้อขาดออกซิเจน ซึ่งเป็นอาการที่อาจร้ายแรงถึงขั้นเสียชีวิตได้
ผู้เชี่ยวชาญเตือนว่าผู้ที่ไม่เคยใช้พอตเคมาก่อนมีความเสี่ยงสูงที่จะเผชิญกับอาการโอเวอร์โดส (Overdose) และอาจเกิดอันตรายถึงชีวิตได้ง่าย เนื่องจากร่างกายไม่มีภูมิต้านทานต่อสารเคตามีน ยิ่งไปกว่านั้น ผู้เสพที่ไม่ระมัดระวังในการใช้พอต ข้อเสียต่อร่างกายก็ยิ่งทวีคูณ เช่น คลื่นไส้ อาเจียนอย่างรุนแรง ในระหว่างที่พิษจากการโอเวอร์โดสกำเริบ และหากผู้เสพสามารถรอดชีวิตจากการโอเวอร์โดสได้ ก็ยังคงมีโอกาสเกิดภาวะแทรกซ้อนที่อาจเป็นอันตรายต่อสุขภาพ เช่น การเกิดปอดอักเสบจากการสำลัก หรือสมองบวมจากการขาดออกซิเจน ซึ่งอาจทำให้เกิดผลกระทบทางร่างกายที่ยาวนานและอาจเป็นอันตรายได้
แม้เคตามีนจะไม่ทำให้เกิดอาการถอนยาอันตรายแบบยาเสพติดบางชนิด แต่การใช้พอตเค ทำให้เกิดการเสพติดได้ทั้งทางร่างกายและจิตใจ ผู้ใช้ที่สูบเป็นประจำจะเกิดความต้องการเสพซ้ำ (อยากเค) อย่างรุนแรงเมื่อฤทธิ์ยาหมดลง ซึ่งนำไปสู่พฤติกรรมเสาะหายาและเพิ่มขนาดการใช้ขึ้นเรื่อย ๆ ที่น่าเป็นห่วงคือ การผสมเคตามีนเข้ากับบุหรี่ไฟฟ้าที่มีนิโคตินสูง ยิ่งทำให้ผู้เสพติดง่ายและเลิกยากขึ้นไปอีก เพราะนิโคตินเองก็เป็นสารเสพติดรุนแรงที่ทำให้สมองเสพติดการกระตุ้นได้รวดเร็ว เมื่อใช้นิโคตินควบคู่กับเคตามีน สมองจะจดจำความรู้สึกเคลิบเคลิ้มหลอนประสาทที่รุนแรงขึ้นนี้และโหยหาซ้ำ ส่งผลให้เสี่ยงต่อการเสพติดเรื้อรังและมีปัญหาสุขภาพจิตในระยะยาว มากกว่าการใช้สารชนิดใดชนิดหนึ่งเพียงอย่างเดียว นอกจากนี้ การเสพเคตามีนหนัก ๆ เป็นเวลานานอาจทำลายอวัยวะภายใน เช่น ทำให้เกิดกระเพาะปัสสาวะอักเสบเรื้อรัง (ketamine cystitis) จนปัสสาวะเป็นเลือดและเสี่ยงกระเพาะปัสสาวะพิการถาวรอีกด้วย (เคยมีรายงานผู้ป่วยต้องผ่าตัดกระเพาะปัสสาวะทิ้งจากการติดเคตามีนเรื้อรัง)
โดยสรุป พอตเคส่งผลกระทบร้ายแรงทั้งต่อร่างกายและจิตใจ ในระยะสั้นอาจทำให้หลอนประสาท ควบคุมตัวเองไม่ได้ บางรายถึงขั้นได้รับอุบัติเหตุหรือบาดเจ็บจากพฤติกรรมไม่รู้สึกตัวขณะหลอนยา ส่วนระยะยาวนั้น เสี่ยงทั้งปัญหาสุขภาพจิตถาวร การเสพติดเรื้อรัง รวมถึงความเสียหายต่ออวัยวะภายใน ไม่ต่างจากผู้เสพยาเสพติดร้ายแรงชนิดอื่น ๆ
ในประเทศไทย แนวทางการบำบัดรักษาผู้ติดพอตเคจะใช้หลักการบำบัดยาเสพติดทั่วไป เนื่องจากสารเสพติดที่เกี่ยวข้องหลัก ๆ คือเคตามีน ซึ่งเป็นสารที่มีลักษณะคล้ายกับเมทแอมเฟตามีนและนิโคติน สถานบำบัดยาเสพติดเอกชนและหน่วยงานของรัฐมองว่าผู้ที่ติดพอตเคไม่ใช่อาชญากร แต่เป็นผู้ที่ต้องการการฟื้นฟูสุขภาพ ดังนั้นผู้ที่ตระหนักว่าตนเองมีปัญหาการเสพพอตเคหรืออยู่ในกลุ่มเสี่ยง สามารถเข้ารับการบำบัดรักษาได้โดยสมัครใจที่สถานที่ฟื้นฟูผู้ติดสารเสพติดหรือศูนย์บำบัดยาเสพติดเอกชนที่ได้รับการรับรองทั่วประเทศ

แพทย์ผู้เชี่ยวชาญกล่าวว่า การเลิกเคตามีนสามารถทำได้ทันทีหรือที่เรียกว่าการหักดิบ เนื่องจากเคตามีนไม่ก่อให้เกิดอาการถอนที่รุนแรงเหมือนกับสารเสพติดประเภทเฮโรอีนหรือแอลกอฮอล์ ซึ่งทำให้ผู้ป่วยไม่จำเป็นต้องใช้วิธีการค่อย ๆ ลดขนาดยา อย่างไรก็ตาม ผู้ที่หยุดใช้เคตามีนอาจประสบกับอาการต่าง ๆ เช่น ความหงุดหงิด อารมณ์แปรปรวน หรือภาวะซึมเศร้า โดยในกรณีนี้ คลินิกรักษายาเสพติดจะให้การดูแลทางจิตใจเพื่อช่วยปรับสภาพอารมณ์ และอาจมีการจ่ายยาบางชนิดเพื่อช่วยบรรเทาความอยากยาและช่วยให้ผู้ป่วยสามารถผ่านช่วงเวลาที่ท้าทายในการเลิกยาไปได้
หากผู้เสพพอตเคมีการใช้บุหรี่ไฟฟ้าร่วมด้วยและมีอาการติดนิโคตินจากการสูบบุหรี่ไฟฟ้า การบำบัดที่ศูนย์เลิกยาเสพติดอาจรวมถึงการให้สารทดแทนนิโคติน (nicotine replacement) เพื่อช่วยลดความอยากบุหรี่ ซึ่งอาจพิจารณาควบคู่กับการบำบัดรักษาในด้านอื่น ๆ ที่คลินิกรักษายาเสพติดมีให้บริการ ศูนย์บำบัดยาเสพติดเอกชนสามารถจัดการกับปัญหาการเสพติดทั้งสองประเภทไปพร้อมกัน ทำให้ผู้ที่ต้องการเลิกใช้พอตเคหรือบุหรี่ไฟฟ้าสามารถได้รับการดูแลอย่างครบถ้วนจากผู้เชี่ยวชาญที่มีประสบการณ์ในการบำบัดฟื้นฟูผู้ติดสารเสพติดอย่างมีประสิทธิภาพ
Lighthouse คือศูนย์บำบัดยาเสพติดเอกชนที่มีมาตรฐานสูงในกรุงเทพฯ เราได้ขึ้นทะเบียนเป็นสถานฟื้นฟูสมรรถภาพผู้ป่วยยาเสพติดและด้านสภาพจิตใจอย่างถูกต้องตามกฏหมาย มีแนวทางการรักษาที่จะช่วยฟื้นฟูสุขภาพและชีวิตของผู้เสพให้กลับมามีคุณภาพชีวิตที่ดีขึ้น การรักษาที่ Lighthouse ใช้แนวทางที่ผสมผสานทั้งการบำบัดจิตใจและกิจกรรมเสริมต่าง ๆ เช่น การทำสมาธิ การทำศิลปะบำบัด รวมถึงการออกกำลังกาย เพื่อให้ผู้ป่วยได้รับการฟื้นฟูทั้งร่างกายและจิตใจ มีทีมแพทย์และผู้เชี่ยวชาญที่มีประสบการณ์ยาวนานในการบำบัดผู้ติดยาเสพติดและสุขภาพจิต พร้อมให้การดูแลผู้ป่วยตลอด 24 ชั่วโมง
ยิ่งไปกว่านั้น Lighthouse ให้ความสำคัญมากกับความเป็นส่วนตัวและปลอดภัย เราเน้นการรักษาความลับของผู้ป่วย ไม่มีประวัติติดตัว และพร้อมมอบสภาพแวดล้อมที่ปลอดภัยและเหมาะสมสำหรับการฟื้นฟู
การบำบัดที่ Lighthouse ไม่เพียงแต่ช่วยให้ผู้ป่วยเลิกเสพพอตเคได้ แต่ยังฟื้นฟูจิตใจและร่างกายให้กลับมามีชีวิตใหม่อีกครั้ง หากคุณหรือคนที่คุณรักกำลังเผชิญกับปัญหาการติดพอตเคและต้องการการฟื้นฟู สามารถติดต่อเราเพื่อรับคำปรึกษาและเข้ารับการบำบัดได้ทันที Lighthouse พร้อมที่จะช่วยให้คุณเริ่มต้นชีวิตใหม่อีกครั้ง

ปัญหายาเสพติดยังคงเป็นเรื่องที่สังคมไทยต้องเผชิญอย่างต่อเนื่อง ทั้งในระดับบุคคล ครอบครัว และระดับประเทศ ไม่ว่าจะเป็นการเสพ การจำหน่าย หรือการลักลอบขนส่ง ล้วนส่งผลกระทบในหลายมิติ ทั้งด้านสุขภาพ เศรษฐกิจ ความปลอดภัยในชีวิตและทรัพย์สิน รวมไปถึงคุณภาพชีวิตของเยาวชนซึ่งเป็นอนาคตของชาติ ที่น่าเป็นห่วงคือผู้ใช้สารเสพติดในยุคนี้มีอายุน้อยลง และมีแนวโน้มทดลองสารเสพติดใหม่ ๆ โดยเฉพาะยาเสพติดสังเคราะห์ (synthetic drugs) ที่มาในรูปแบบหลากหลายและแฝงตัวได้แนบเนียน เช่น ลูกอม เครื่องดื่ม หรือแม้แต่บุหรี่ไฟฟ้า
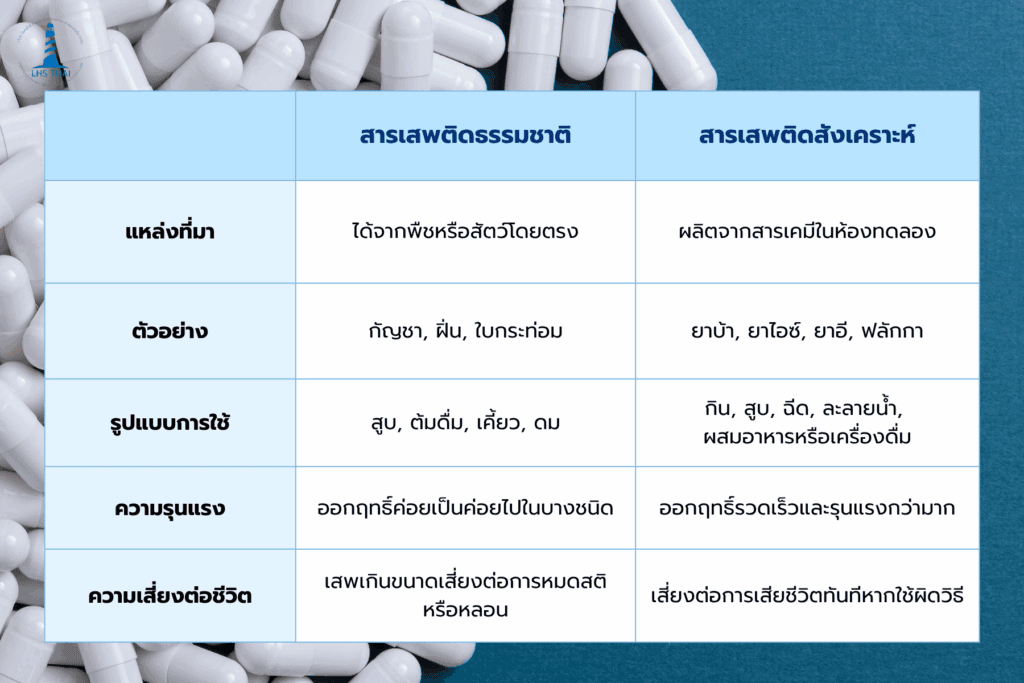
หลายคนอาจเคยได้ยินคำว่า “ยาเสพติดธรรมชาติ” และ “ยาเสพติดสังเคราะห์” จากสื่อหรือข่าวสาร แต่ยังไม่เข้าใจชัดเจนว่าทั้งสองประเภทคืออะไร แตกต่างกันอย่างไร และมีอันตรายแบบไหน โดยเฉพาะในบางกรณีที่สารจากธรรมชาติอาจถูกมองว่า “ไม่รุนแรง” และ “ปลอดภัยกว่า” แต่ในความเป็นจริง สารเสพติดทุกชนิดสามารถสร้างผลกระทบต่อร่างกายและจิตใจอย่างรุนแรงได้ไม่แพ้กัน ดังนั้น การทำความเข้าใจตั้งแต่รากฐานของสารเสพติดแต่ละชนิดจึงเป็นเรื่องจำเป็นในการป้องกันตนเองและทำให้เราสามารถให้คำแนะนำและช่วยเหลือเมื่อมีคนใกล้ตัวติดยาเสพติดได้อีกด้วย

สารเสพติดธรรมชาติ (Natural drugs) คือสารที่ได้จากแหล่งธรรมชาติโดยตรง โดยไม่ผ่านกระบวนการปรุงแต่งหรือแปรสภาพทางเคมีในระดับสูง เช่น พืชบางชนิด หรือสารที่ได้จากสัตว์บางประเภท สารเหล่านี้เมื่อเข้าสู่ร่างกายจะส่งผลต่อระบบประสาทส่วนกลาง ซึ่งมีหน้าที่ควบคุมการเคลื่อนไหว การรับรู้ อารมณ์ ความคิด และพฤติกรรมต่าง ๆ ของมนุษย์
นอกจากนี้ สารเสพติดธรรมชาติยังหมายถึงสารที่มีอยู่ในธรรมชาติและสามารถออกฤทธิ์ต่อจิตใจหรือร่างกายได้โดยตรง โดยไม่จำเป็นต้องสังเคราะห์ขึ้นใหม่ ยาเสพติดประเภทนี้อาจมีการใช้ในทางการแพทย์มาก่อน เช่น เพื่อบรรเทาอาการปวด หรือรักษาโรคบางชนิด แต่เมื่อถูกนำมาใช้โดยไม่มีการควบคุม หรือใช้เพื่อความบันเทิงหรือหลีกหนีปัญหา ก็สามารถกลายเป็นอันตรายร้ายแรงได้ทันที
ตัวอย่างของสารเสพติดธรรมชาติที่พบได้บ่อยในไทยและทั่วโลก ได้แก่
แม้ว่าในบางประเทศจะเริ่มมีการเปิดเสรีให้กับยาเสพติดธรรมชาติบางชนิด เช่น กัญชา เพื่อประโยชน์ทางการแพทย์หรือเศรษฐกิจ แต่การใช้งานก็ต้องอยู่ภายใต้การควบคุมที่เข้มงวด เพราะหากใช้ผิดวิธี ก็อาจเปลี่ยนจากการรักษาไปสู่การทำลายชีวิตได้
สารเสพติดสังเคราะห์ (Synthetic drugs) คือ สารที่ถูกคิดค้นและผลิตขึ้นโดยมนุษย์ผ่านกระบวนการทางเคมีในห้องทดลองหรือโรงงาน โดยมีจุดมุ่งหมายเพื่อเลียนแบบฤทธิ์ของสารเสพติดธรรมชาติหรือเพื่อสร้างสารชนิดใหม่ที่มีฤทธิ์แรงกว่า ออกฤทธิ์เร็วกว่า และมักมีผลกระทบต่อสมองและระบบประสาทอย่างรุนแรง การผลิตสารเสพติดสังเคราะห์เหล่านี้มักเกิดขึ้นนอกระบบกฎหมายและไม่ได้ผ่านการควบคุมความปลอดภัย ทำให้มีความเสี่ยงสูงมากต่อผู้ใช้ สารเสพติดสังเคราะห์ไม่ได้มีอยู่ในธรรมชาติโดยตรง แต่ถูกสังเคราะห์ขึ้นจากสารเคมีหลายชนิด ซึ่งบางครั้งอาจเป็นสารตั้งต้นที่เป็นอันตรายหรือมีพิษในตัวเอง เมื่อเข้าสู่ร่างกายจะรบกวนการทำงานของสมอง ส่งผลให้เกิดการเปลี่ยนแปลงทางจิตใจและพฤติกรรมในทันที
ในบางกรณี ยาเสพติดสังเคราะห์ (synthetic drugs) ยังถูกออกแบบมาให้เลียนแบบผลของสารเสพติดดั้งเดิม เช่น ฝิ่นหรือกัญชา แต่เพิ่มความแรงให้มากขึ้น ซึ่งนอกจากจะทำให้การเสพติดเกิดขึ้นรวดเร็วแล้ว ยังเพิ่มความเสี่ยงต่ออาการแทรกซ้อนทางร่างกายและจิตใจ เช่น หัวใจเต้นผิดจังหวะ ความดันโลหิตสูงขึ้นเฉียบพลัน หรือเกิดอาการหลอนแบบรุนแรงจนควบคุมตนเองไม่ได้อีกด้วย
เนื่องจากยาเสพติดสังเคราะห์ถูกผลิตแบบไม่ได้มาตรฐานและมีสารปนเปื้อนหลากหลายชนิด ผู้ใช้จึงมักไม่รู้แน่ชัดว่าตนได้รับสารในปริมาณเท่าใด จึงมีความเสี่ยงสูงต่อการใช้เกินขนาด บางรายเพียงเสพครั้งแรกก็อาจเกิดภาวะหัวใจล้มเหลว หายใจไม่ออก หรือเสียชีวิตได้ทันที นอกจากนี้ สารเสพติดสังเคราะห์ยังมีแนวโน้มถูกดัดแปลงสูตรใหม่เรื่อย ๆ เพื่อหลีกเลี่ยงการตรวจจับจากหน่วยงานรัฐ ทำให้การควบคุมตามกฎหมายทำได้ยากขึ้น และกลายเป็นภัยเงียบที่แฝงตัวอยู่ในสังคมโดยที่ผู้คนจำนวนมากยังไม่รู้เท่าทัน
ถึงแม้สารเสพติดทั้งสองประเภทจะมีผลต่อร่างกายคล้ายกัน เช่น การเสพติด ทำลายระบบประสาท และสุขภาพจิต แต่แหล่งที่มา กลไกการออกฤทธิ์ และความรุนแรงของผลกระทบกลับมีความแตกต่างกันอย่างชัดเจน
การมีความรู้ความเข้าใจเกี่ยวกับสารเสพติดธรรมชาติและสารเสพติดสังเคราะห์เป็นสิ่งที่สำคัญอย่างยิ่งในยุคปัจจุบัน เพราะไม่เพียงแต่ช่วยให้เราหลีกเลี่ยงการเข้าไปยุ่งเกี่ยวกับสารเสพติด แต่ยังช่วยให้เราสามารถชี้แนะและเตือนภัยคนรอบตัวได้อย่างมีเหตุผลและมีน้ำหนักมากขึ้น การรู้ว่ายาเสพติดธรรมชาติคือสิ่งที่แม้จะมาจากธรรมชาติ เช่น กัญชา ฝิ่น หรือใบกระท่อม แต่ก็ยังคงมีฤทธิ์เสพติดและส่งผลกระทบต่อระบบประสาทและจิตใจหากใช้ในปริมาณมากหรือใช้ต่อเนื่องโดยไม่มีการควบคุม นอกจากนี้การใช้สารเสพติดธรรมชาติโดยไม่รู้วิธีการใช้อย่างถูกต้อง อาจนำไปสู่ภาวะเสพติดทางร่างกายและจิตใจโดยไม่รู้ตัวอีกด้วย

ในขณะเดียวกัน การเข้าใจว่ายาเสพติดสังเคราะห์หรือยาเสพติดสังเคราะห์มีความรุนแรงต่อร่างกายและจิตใจอย่างมาก เพราะมักมีฤทธิ์ออกฤทธิ์เร็ว รุนแรง และยาวนานกว่าสารธรรมชาติ อีกทั้งยังถูกผลิตขึ้นจากสารเคมีหลายชนิดที่ไม่ผ่านมาตรฐานความปลอดภัย ส่งผลให้มีความเสี่ยงต่อการใช้เกินขนาดและเสียชีวิตมากกว่าหลายเท่า
ที่สำคัญ ในปัจจุบันมีแนวโน้มที่น่ากังวลคือ การนำ สารเสพติดธรรมชาติ สารเสพติดสังเคราะห์ มาผสมผสานกัน เช่น การใช้ใบกระท่อมผสมกับยาแก้ไอน้ำอัดลม หรือยาแก้แพ้ เพื่อเพิ่มฤทธิ์ของสารออกฤทธิ์ ส่งผลให้ควบคุมผลกระทบได้ยากยิ่งขึ้น ผู้ใช้จึงเสี่ยงต่ออาการแทรกซ้อน เช่น หมดสติ หัวใจเต้นผิดจังหวะ หรือเกิดอาการหลอนรุนแรงโดยไม่ทันตั้งตัว นอกจากนี้ การผสมผสานสารเหล่านี้ยังทำให้ผู้ใช้เข้าใจผิดว่าเป็น “สูตรอ่อน” หรือ “สูตรปลอดภัย” ซึ่งไม่เป็นความจริงเลย เพราะการรวมกันของสารหลายชนิดอาจเสริมฤทธิ์กันในทางลบ ทำให้เกิดผลข้างเคียงที่คาดเดาไม่ได้ และยากต่อการรักษาหากเกิดอาการฉุกเฉิน

ศูนย์บำบัดยาเสพติดเอกชนไลท์เฮ้าส์ (Lighthouse) เป็นสถานฟื้นฟูสมรรถภาพผู้ติดยาเสพติดและแอลกอฮอล์ที่มีมาตรฐานระดับนานาชาติ ตั้งอยู่ในย่านรามคำแหง 118 กรุงเทพมหานคร โดยเน้นการบำบัดแบบกินนอนในบรรยากาศที่ปลอดภัยและเป็นส่วนตัว รองรับผู้เข้ารับการบำบัดสูงสุดเพียง 7 คนต่อรอบ เพื่อให้การดูแลเป็นรายบุคคลอย่างใกล้ชิด โดยทีมสหวิชาชีพที่มีประสบการณ์และได้รับการฝึกอบรมจากสหรัฐอเมริกา รวมถึงนักจิตวิทยา พยาบาลวิชาชีพ และนักสังคมสงเคราะห์ จุดเด่นของไลท์เฮ้าส์คือการบำบัดแบบองค์รวมที่ผสมผสานจิตบำบัดรายบุคคล การบำบัดแบบกลุ่ม การดูแลสุขภาพจิต และการมีส่วนร่วมของครอบครัวในกระบวนการฟื้นฟู โดยมีเจ้าหน้าที่ดูแลตลอด 24 ชั่วโมง พร้อมสิ่งอำนวยความสะดวกที่ครบครันและเป็นส่วนตัว ศูนย์ได้รับการขึ้นทะเบียนอย่างถูกต้องตามกฎหมาย และให้บริการโดยไม่ติดประวัติ เพื่อให้ผู้เข้ารับการบำบัดสามารถกลับไปใช้ชีวิตในสังคมได้อย่างมั่นใจ หากต้องการสอบถามรายละเอียดเพิ่มเติม สามารถติดต่อเราได้เลยวันนี้

คุณรู้หรือไม่? ปัญหายาเสพติดไม่เคยห่างหายไปจากสังคมของเรา แม้จะมีความพยายามกวาดล้างมาแล้วนับครั้งไม่ถ้วนก็ตาม ที่น่ากังวลมากกว่านั้นก็คือ ปัญหายาเสพติดนั้นอยู่ใกล้ตัวเรามากกว่าที่คิด ในบทความนี้เราจะพาผู้อ่านไปทำความเข้าใจ ถึงแนวทางการแก้ไขปัญหายาเสพติดในชุมชน รวมถึงเหตุผลที่แท้จริงว่าทำไม ปัญหายาเสพติดถึงยังมีอยู่ และยังทวีความรุนแรงมากขึ้นในทุก ๆ วัน

การกวาดล้างเครือข่ายยาเสพติดที่เราได้เห็นตามข่าวอยู่บ่อย ๆ ถือว่าเป็นวิธีจัดการในเชิงรุกที่ทุก ๆ ประเทศต่างก็มีแนวทางคล้าย ๆ กัน แต่ในบางมุมมอง ก็เป็นเหมือนการแก้ไขปัญหาที่ยังไม่ได้ตรงจุดสักเท่าไหร่ เนื่องจากปัญหายาเสพติดในชุมชน ก็ยังไม่ได้มีแนวโน้มที่จะลดน้อยลงแต่อย่างใด เพราะโดยส่วนมาก พฤติกรรมการใช้ยาเสพติดจะเริ่มต้นจากในชุมชนผ่านจากคนใกล้ตัว ไม่ว่าจะเป็น กลุ่มเพื่อนในละแวกบ้าน คนในชุมชนเดียวกัน แม้กระทั่งคนในครอบครัวเองก็ตาม โดยปัญหายาเสพติดในชุมชน มีสาเหตุหลักดังต่อไปนี้
ปฏิเสธไม่ได้ว่าความยากจนและความเหลื่อมล้ำคือบ่อเกิดของปัญหายาเสพติดในระดับชุมชน เพราะในชุมชนแออัดหลายแห่งในประเทศไทย ปัญหาในชุมชนที่พบบ่อยจนเป็นเรื่องชินตาก็จะเป็นปัญหาที่เกี่ยวข้องกับยาเสพติด เนื่องจากความยากจนทำให้ขาดโอกาสที่จะเข้าถึงหลาย ๆ สิ่งไป โดยเฉพาะเรื่องของการศึกษาและระบบสาธารณสุข จนทำให้หลงผิดเข้าไปสู่วังวนของยาเสพติด
เพราะสถาบันครอบครัวเป็นปราการด่านแรกที่ช่วยป้องกันไม่ให้เยาวชนหลงผิดไปในทิศทางที่ไม่ดี ทำให้พบว่าเยาวชนที่ยุ่งเกี่ยวกับยาเสพติดมักจะเกิดกับผู้ที่มีสถาบันครอบครัวไม่แข็งแรง พ่อแม่หย่าร้าง มีการใช้ความรุนแรง ไปจนถึงมีการใช้ยาเสพติดในบ้าน โดยมีการรายงานจาก สสส. ว่าเยาวชนที่ได้รับการดูแลเอาใจใส่จากครอบครัวเป็นอย่างดี มีแนวโน้มของความเสี่ยงที่ต่ำมากที่จะเข้าไปยุ่งเกี่ยวกับเรื่องของยาเสพติด
เมื่อเทียบกับในอดีตแล้ว การเข้าถึงช่องทางของการซื้อขายยาเสพติด ทุกวันนี้ทำได้ง่ายดายเอามาก ๆ ส่วนหนึ่งเกิดจากเทคโนโลยีการสื่อสารที่ทันสมัย ที่สำคัญคือยาเสพติดนั้นมีราคาที่ถูกลงมาอย่างน่าใจหาย ส่งผลให้กลุ่มวัยรุ่นที่ยังไม่มีกำลังทรัพย์มากสักเท่าไหร่ ก็สามารถเข้าถึงยาเสพติดได้โดยง่าย จนกลายเป็นปัญหายาเสพติดในชุมชนที่เรากำลังเผชิญในทุกวันนี้นั่นเอง
เป็นเรื่องน่าตกใจที่เราต้องรับรู้ว่าปัญหายาเสพติดเกิดจาก ช่องโหว่ของกฎหมาย เนื่องจากในตอนนี้สิ่งเสพติดหลาย ๆ อย่าง จากเดิมที่เคยถูกควบคุมอย่างเข้มงวด กลับกลายเป็นสิ่งที่ถูกกฎหมายเป็นที่เรียบร้อยแล้ว โดยเฉพาะ ใบกระท่อม และ กัญชา แม้จะมีกฎหมายที่จำกัดการใช้ระบุเอาไว้อย่างชัดเจน แต่กลับไม่มีการบังคับใช้กฎหมายเหล่านั้นได้ดีอย่างที่ควรจะเป็น

การจะรับมือกับปัญหาที่เกิดขึ้นในชุมชน โดยเฉพาะเรื่องของยาเสพติด ควรต้องเข้าใจอย่างลึกซึ้งกับพฤติกรรมบางอย่างและทัศนคติที่บิดเบี้ยวของผู้ที่ใช้ยาเสพติดเสียก่อน เพราะไม่ใช่ทุกคนที่ใช้ยาเสพติดเพื่อความบันเทิงหรือความอยากรู้อยากลอง จากการศึกษาปัญหาจากหลาย ๆ ชุมชน ทำให้เราได้พบพฤติกรรมที่คล้าย ๆ กันดังต่อไปนี้
มีงานวิจัยจากมหาวิทยาลัยมหิดลกล่าวว่า ผู้ที่ต้องเผชิญหน้ากับความเครียดอย่างหนักหน่วง มีโอกาสที่จะหันไปพึ่งพายาเสพติดมากกว่าบุคคลทั่วไปถึง 3 เท่า ไม่ว่าที่มาของความเครียดจะเกิดจากเรื่องครอบครัว ความสัมพันธ์ ด้านการเงิน หรือ ปัญหาจากสุขภาพจิต ก็ตาม เพื่อให้ฤทธิ์ของยาเสพติดพาหลีกหนีออกจากโลกแห่งความจริง
ค่านิยมผิด ๆ รวมถึงการที่เข้าไม่ถึงการศึกษาที่เพียงพอ ทำให้การแพร่หลายของยาเสพติดในชุมชนเกิดขึ้นอย่างรวดเร็ว เพราะยาเสพติดบางอย่างอาจไม่ได้ถูกมองว่าเป็นสิ่งที่ผิด อาทิเช่น การใช้กัญชาในปัจจุบัน ที่มีแนวโน้มว่าผู้ใช้จะอายุน้อยลงเรื่อย ๆ หรือ การดื่มน้ำกระท่อมที่แพร่หลาย หาซื้อได้ง่ายตามสองข้างทาง เป็นต้น
สืบเนื่องจากปัญหาความยากจนและความเหลื่อมล้ำของสังคม ส่งผลให้คนบางกลุ่ม เลือกที่จะเบนเข็มจาก ผู้เสพ กลายเป็น ผู้ค้า รับบทบาทสำคัญในการกระจายยาเสพติดในชุมชน เพราะเป็นอาชีพที่ไม่จำเป็นต้องมีความชำนาญพิเศษ ไม่จำเป็นต้องมีวุฒิการศึกษา แถมรายได้ก็สูงกว่าค่าแรงขั้นต่ำหลายเท่าเลยทีเดียว

นอกจากปัจจัยภายนอกอย่างปัญหาเศรษฐกิจ ความเหลื่อมล้ำ หรือปัญหาการดูแลจากหน่วยงานภาครัฐ อีกหนึ่งสิ่งที่ทำให้เกิดปัญหายาเสพติดในชุมชน ก็จะเป็นในเรื่องของโครงสร้างภายในของชุมชน เพราะจากการสังเกตชุมชนที่มีปัญหายาเสพติดแล้ว มักพบว่ามีปัจจัยเกี่ยวกับโครงสร้างหลาย ๆ อย่างที่คล้ายกัน อาทิเช่น
ชุมชนที่มีพื้นที่เสี่ยง มักจะเป็นชุมชนที่มีความแออัด มีซอยแคบ ๆ ประกอบด้วยเส้นทางที่สลับซับซ้อน ไม่ค่อยมีกล้องวงจรปิด เข้าถึงได้อย่างยากลำบาก และขาดการเฝ้าระวังภายในชุมชน ผู้อยู่อาศัยไม่ใส่ใจกับปัญหายาเสพติด ไม่กล้าที่จะแจ้งเบาะแสกับเจ้าหน้าที่ตำรวจ หรืออาจให้ความคุ้มครองผู้ค้า เนื่องจากมีความสัมพันธ์ในเครือญาติ
หลาย ๆ ชุมชน เยาวชนต้องเผชิญกับปัญหายาเสพติดในชุมชน เนื่องด้วยพวกเขาไม่มีพื้นที่สำหรับทำกิจกรรมที่สร้างสรรค์ อาทิเช่น พื้นที่สำหรับการหาความรู้ พื้นที่สำหรับการเล่นกีฬา ไปจนถึงกิจกรรมที่สร้างสรรค์อื่น ๆ อย่าง ดนตรี ศิลปะ เป็นต้น และนั่นจึงเป็นที่มาของการมั่วสุมของกลุ่มวัยรุ่น จนเตลิดถึงขั้นทดลองใช้ยาเสพติดนั่นเอง
การแก้ไขปัญหายาเสพติดของหลาย ๆ ชุมชนนั้นเป็นการแก้ไขในลักษณะของผักชีโรยหน้าเพียงเท่านั้น ไม่ได้เป็นการจัดการที่ต้นเหตุ เพื่อพัฒนาคุณภาพชีวิตของผู้อาศัยในระยะยาวแต่อย่างใด การแก้ไขที่ถูกต้องควรตั้งเป้าหมายเอาไว้ที่ความยั่งยืน เช่น สร้างพื้นที่สร้างสรรค์ให้กับเยาวชน มีการให้ความรู้ถึงพิษภัยของยาเสพติด นำตัวผู้ป่วยเข้ารับการบำบัด และสนับสนุนให้ผู้ที่ผ่านการบำบัดสามารถกลับเข้าสู่สังคมได้ เป็นต้น
ในปี 2568 ข่าวยาเสพติดในชุมชนที่น่าสนใจ ก็จะเป็นเรื่องที่หน่วยงานรัฐจริงจังกับการกวาดล้างยาเสพติดมากยิ่งขึ้น โดยตั้งเป้าหมายเอาไว้ว่าจะต้องจัดการให้สิ้นซาก โดยเริ่มกวาดล้างจากระดับชุมชนไปสู่ระดับประเทศ เบื้องต้นในช่วงเดือนกุมภาพันธ์ มีการเผาทำลายไปแล้วกว่า 27 ตัน
อีกทั้งกระทรวงมหาดไทยยังได้แจ้งแนวทางการขับเคลื่อนนโยบายด่วนเกี่ยวกับการแก้ไขปัญหายาเสพติด พร้อมเน้นย้ำให้กับกรมการปกครองท้องถิ่นทั่วประเทศปราบปราม ป้องกัน และแก้ไขปัญหายาเสพติดในระดับชุมชนโดยเร็วที่สุด

หลากหลายปัญหาที่เราต้องเผชิญในทุกวันนี้ ทำให้เกิดคำถามเกี่ยวกับปัญหายาเสพติดตามมามากมาย ไม่ว่าจะเป็นเรื่องของข้อกฎหมายต่าง ๆ การทำงานของหน่วยงานภาครัฐ ไปจนถึงวิธีการรับมือของคนในชุมชน ซึ่งต่อจากนี้จะเป็นวิธีการแก้ไขปัญหายาเสพติดในชุมชนในแนวทางที่ควรจะเป็น เพื่อการแก้ไขปัญหายาเสพติดอย่างยั่งยืนภายในชุมชน
เริ่มต้นจากคนในชุมชนต้องมีส่วนร่วมในการเฝ้าระวังเรื่องของปัญหายาเสพติด มีการปลูกฝังค่านิยมที่ถูกต้องเกี่ยวกับโทษของยาเสพติด มีการช่วยเป็นหูเป็นตา คอยตักเตือนไม่ให้เยาวชนในชุมชนยุ่งเกี่ยวกับยาเสพติด โดยมีแบบอย่างเป็นโครงการ ชุมชนเข้มแข็งเอาชนะยาเสพติด ที่ สสส. ได้จัดตั้งขึ้นมาแล้วในหลาย ๆ จังหวัด
การป้องกันปัญหายาเสพติดที่ดีที่สุด ควรเริ่มต้นจากการสร้างเกราะป้องกันทางจิตใจ ปลูกฝังตั้งแต่อยู่ในช่วงเยาวชน เพื่อให้เห็นถึงผลเสียที่จะเกิดขึ้น หากเกิดการริเริ่มใช้ยาเสพติด พร้อมทั้งจัดกิจกรรมส่งเสริมสำหรับเยาวชน ไม่ว่าจะเป็นการส่งเสริมด้านกีฬา การส่งเสริมในด้านการศึกษา รวมถึงกิจกรรมที่สร้างสรรค์ที่จะช่วยให้เยาวชนห่างไกลจากยาเสพติด
เพราะความยากจนเป็นหนึ่งปัจจัยที่ทำให้ผู้ที่อาศัยในชุมชนมีความเสี่ยงที่จะยุ่งเกี่ยวกับยาเสพติด ดังนั้นแนวทางแก้ไขปัญหายาเสพติดที่ตรงจุดคือการพัฒนาอาชีพให้กับคนในชุมชน ซึ่งเป็นหน้าที่ของหน่วยงานราชการที่เกี่ยวข้อง อาทิเช่น การฝึกอบรมอาชีพ การส่งเสริมวิสาหกิจชุมชน หรือการสนับสนุนเงินทุน เป็นต้น
สุดท้ายเป็นแนวทางการแก้ไขปัญหายาเสพติดในชุมชนที่ส่งผลดีในระยะยาว และ อยากให้ทุก ๆ ชุมชนมีเหมือน ๆ กัน นั่นก็คือการแนะนำให้ผู้ที่ใช้ยาเสพติดได้เข้าสู่กระบวนการของการบำบัด เพื่อเปิดโอกาสให้ผู้ที่อยากกลับตัวกลับใจ ได้รักษาบำบัดเพื่อกลับมาใช้ชีวิตร่วมกับผู้อื่นอย่างเป็นปกติสุข พร้อมกับการให้ความรู้ถึงประโยชน์ของการเข้ารับการบำบัด และขั้นตอนการบำบัดให้กับครอบครัวของผู้ที่ใช้ยาเสพติด
การจะแก้ไขปัญหายาเสพติดได้นั้น ทั้งหน่วยงานภาครัฐและผู้ที่อาศัยในชุมชนจะต้องเป็นอันหนึ่งอันเดียวกัน สถาบันครอบครัวจะต้องดูแลเยาวชนอย่างใกล้ชิด คอยชี้แนะบุตรหลานอย่างถูกวิธี ส่วนหน่วยงานภาครัฐก็ต้องเข้มงวดในการบังคับใช้กฎหมาย คอยดูแลให้ความรู้ให้กับคนในชุมชน ถึงผลเสียของการใช้ยาเสพติด และมีการนำผู้ที่มีปัญหาใช้ยาเสพติดเข้าสู่กระบวนการรักษาที่เหมาะสม
โดย Lighthouse เป็นสถานบำบัดยาเสพติดเอกชนในรูปแบบกินนอนที่เหมาะสำหรับครอบครัวที่มีผู้ติดยาเสพติด และต้องการรักษาเพื่อให้กลับมาใช้ชีวิตในสังคมได้ตามปกติ ตั้งอยู่ในบริเวณชานเมืองอันเงียบสงบของกรุงเทพมหานคร ดูแลผู้ป่วยอย่างใกล้ชิดตลอด 24 ชั่วโมง โดยทีมงานผู้มากประสบการณ์จากหลากหลายสาขา พร้อมกับเก็บรักษาข้อมูลผู้ป่วยเป็นความลับ ไม่มีประวัติติดตัว ติดต่อเราได้เลยวันนี้

ไม่รู้ว่าค่านิยมของการดื่มสุราเพื่อสังสรรค์ฝังลึกในสังคมของประเทศไทยตั้งแต่เมื่อไหร่ แต่กลายเป็นว่าสำหรับบางคน การดื่มสุราไม่ได้เป็นเพื่อการสังสรรค์ เพื่อความสนุกสนาน หรือเพื่อการเข้าสังคมอีกต่อไป เพราะสำหรับพวกเขาเหล่านั้น การดื่มสุราคือสิ่งที่ต้องทำ สิ่งที่ขาดไม่ได้ ใช่แล้วบทความนี้เราจะมาเล่าเรื่องราวเกี่ยวกับโรคพิษสุราเรื้อรัง (Alcoholism) มาเข้าใจถึงความอันตรายของโรคนี้ให้มากขึ้น พร้อมแนวทางการรักษาให้หายขาด

โรคพิษสุราเรื้อรัง หรือ ภาวะ Alcoholism คือ อาการของผู้ดื่มสุราติดต่อกันเป็นระยะเวลานานในปริมาณที่มากในแต่ละครั้ง จนทำให้เกิดอาการติดสุรา รู้สึกว่าขาดสุราไม่ได้ ต้องดื่มอยู่ตลอด และจะต้องดื่มมากขึ้นเรื่อย ๆ เนื่องจากร่างกายเกิดอาการดื้อต่อฤทธิ์ของสุรา จนต้องใช้ปริมาณมากขึ้นเพื่อให้เพียงพอต่อความต้องการ
การดื่มสุราเป็นประจำ ไม่ได้หมายความว่าคุณกำลังเป็นโรคพิษสุราเรื้อรังเสมอไป เนื่องจากการวินิจฉัยโรคจำเป็นจะต้องอาศัยความชำนาญของแพทย์ผู้เชี่ยวชาญ ซึ่งข้อแตกต่างระหว่าง ผู้ที่ชื่นชอบการดื่มสุราตามปกติ กับ ผู้ที่มีปัญหาติดสุราเรื้อรัง มีดังต่อไปนี้

โรคพิษสุราเรื้อรัง หรือ โรคแอลกอฮอล์ลิซึ่ม ในปัจจุบันยังไม่สามารถระบุสาเหตุที่แน่ชัดได้ แต่สามารถอ้างอิงได้ว่าเป็นโรคในกลุ่ม NCDs (Non-Communicable Diseases) เนื่องจากมีสาเหตุหลักมาจากพฤติกรรมที่กระทำซ้ำเป็นประจำในระยะเวลานาน ๆ โดยปัจจัยเสี่ยงที่ก่อให้เกิดโรค ก็จะมีดังต่อไปนี้
อาจจะดูเหมือนเหลือเชื่อไปสักหน่อย แต่โรคพิษสุราเรื้อรังเกิดจากพันธุกรรมได้จริง ๆ ซึ่งพบได้ว่าผู้ที่สืบทอดสายเลือดโดยตรงจากผู้ป่วยโรคพิษสุราเรื้อรัง จะมีการส่งต่อยีนที่เกิดการเปลี่ยนแปลงจากการดื่มสุรา ซึ่งอาจส่งผลในด้านของการเผาผลาญแอลกอฮอล์ที่ไม่เหมือนกับคนอื่น ๆ เช่น ร่างกายทนทานต่อการดื่มสุรามากกว่าปกติ หรือเรียกกันง่าย ๆ ว่า คอแข็ง นั่นเอง
พบว่าผู้ที่ต้องเผชิญกับสถานการณ์ที่ยากลำบาก มีความเครียด อาการซึมเศร้า และ อาการวิตกกังวล ส่วนหนึ่งจะอาศัยการดื่มสุราเพื่อเป็นการเยียวยาจิตใจ เนื่องจากความเมามายจากการดื่มสุราอาจทำให้ลืมความเครียดในช่วงเวลาหนึ่ง และเมื่อหายจากอาการมึนเมา ก็ต้องการดื่มอีกครั้งให้กลับไปอยู่ในจุดที่หลงลืมความเครียดอีกครั้ง เมื่อสถานการณ์วนเวียนกันอย่างนี้ไปเรื่อย ๆ โรคพิษสุราเรื้อรัง คือปลายทางที่รออยู่
จะกล่าวว่า โรคพิษสุราเรื้อรัง สาเหตุหลักมาจาก สภาพแวดล้อม และ พฤติกรรมทางสังคม ก็ไม่ผิดสักเท่าไหร่ เนื่องจากสถิติของผู้เสียชีวิตทั่วโลก พบว่า ประเทศที่มีจำนวนผู้เสียชีวิตจากการดื่มสุรามากที่สุดในทุก ๆ ปี มักจะเป็นประเทศที่มีรายได้ต่ำ ส่วนประเทศที่มีรายได้สูงจะมีอัตราการเสียชีวิตที่ต่ำมาก ๆ รวมถึงค่านิยมผิด ๆ อย่างการดื่มสุราเพื่อได้รับการยอมรับในกลุ่มเพื่อน ก็มักจะเป็นก้าวแรกก่อนการเข้าสู่วังวนของการติดสุราในท้ายที่สุด

เรื่องที่น่ากังวลสำหรับโรคพิษสุราเรื้อรังคือ ส่วนมากแล้วผู้ป่วยมักจะไม่ได้สังเกตเห็นอาการของตนเอง แต่กลับเป็นผู้คนโดยรอบ ที่มักจะเห็นถึงความเปลี่ยนแปลงเหล่านั้น โดยอาการพิษสุราเรื้อรังนั้น มักจะส่งผลกระทบในแง่มุมต่าง ๆ ดังนี้
ผู้ที่มีอาการของโรคพิษสุรามักมาพร้อมกับโรคที่เกิดจากการดื่มสุรา เป็นภาวะแทรกซ้อนจากการดื่มสุราเป็นประจำ อาทิเช่น โรคตับแข็ง โรคหัวใจ ความดันโลหิตสูง เกิดแผลในกระเพาะอาหาร และ ภาวะทางจิต นอกจากปัญหาด้านสุขภาพแล้ว อาการยังแสดงออกมาที่ภายนอกอย่างชัดเจนอีกด้วย ที่เห็นได้ชัดก็คือ ผู้ป่วยโรคพิษสุราเรื้อรัง ผิวหนัง ดวงตาจะเริ่มมีสีเหลืองจากภาวะดีซ่าน มือไม้สั่น พุงป่อง และมีกลิ่นปาก
อย่างที่เรากล่าวไปข้างต้นว่า อาการเบื้องต้นของการเป็นโรคพิษสุราเรื้อรัง คือจะเกิดความหงุดหงิด กระวนกระวาย เมื่อไม่ได้ดื่มสุรา จึงต้องดื่มสุราให้หายจากอาการเหล่านั้น แต่ทว่าเมื่อดื่มสุราไปเรื่อย ๆ สุราที่ดื่มเข้าไปก็จะค่อย ๆ ทำลายระบบประสาทไปเรื่อย ๆ ส่งผลให้ผู้ที่มีอาการพิษสุราเรื้อรังระยะสุดท้าย แทบจะเรียกได้ว่าเป็นผู้ป่วยโรคจิตเภทได้เลย เพราะโทษของการดื่มสุราคือมักจะทำให้เกิดอาการหลอน บ้างก็คลุ้มคลั่ง ควบคุมตนเองไม่ได้ เห็นถูกเป็นผิด เห็นผิดเป็นถูก
ปัญหาของโรคพิษสุราเรื้อรัง อาการที่เกิดขึ้นกับร่างกายและจิตใจ นอกจากจะส่งผลกระทบต่อตัวผู้ป่วยเอง ยังมีผลกระทบโดยตรงต่อครอบครัวและคนใกล้ชิดอีกด้วย เพราะจากสถิติความรุนแรงในครอบครัว ส่วนมากเกิดขึ้นจากผู้ที่ดื่มสุราเป็นประจำ ซึ่งอาจจะส่งผลหนักถึงในระดับสังคมเลยทีเดียว เพราะโทษการดื่มสุราโดยขาดความยั้งคิด ก็เป็นหนึ่งในสาเหตุของการเกิดอุบัติเหตุบนท้องถนน เฉพาะในประเทศไทย มีผู้บาดเจ็บและเสียชีวิตจากการเมาแล้วขับไม่ต่ำกว่าปีละหลายหมื่นคน

เมื่อรับรู้ถึงความน่ากลัวของโรคพิษสุราเรื้อรังกันไปแล้ว ต่อมาเราก็ต้องทำความเข้าใจถึงวิธีการบำบัดรักษา สำหรับผู้ป่วยที่ยังอยากกลับไปใช้ชีวิตอย่างปกติสุขในสังคม ซึ่งข้อสงสัยที่ว่า โรคแอลกอฮอล์ลิซึ่มรักษายังไง? อาจจะเป็นสิ่งที่ผู้ป่วยหลาย ๆ คนหรือครอบครัวของผู้ป่วยกำลังสงสัยอยู่ในเวลานี้ แน่นอนว่าเราได้นำเอาวิธีการบำบัดรักษามาฝาก โดยจะมีแนวทางดังต่อไปนี้
การเลิกสุราแบบหักดิบคือการงดดื่มสุราแบบฉับพลัน เป็นวิธีการรักษาสำหรับผู้ที่ติดสุราเรื้อรังในช่วงเริ่มต้นเท่านั้น ซึ่งจะต้องอยู่ในสถานะที่สามารถควบคุมตนเองได้ เป็นวิธีที่ไม่แนะนำสักเท่าไหร่ เพราะอาการลงแดงจากการอยากดื่มสุราอาจทำให้ถึงแก่ชีวิตได้ และยังต้องใช้ความแน่วแน่สูงมาก โอกาสสำเร็จจึงมีค่อนข้างน้อย ทางที่ดีควรรักษาด้วยการปรึกษาผู้เชี่ยวชาญจะดีที่สุด
เมื่อวินิจฉัยแล้วว่าป่วยเป็นโรคพิษสุราเรื้อรัง การรักษาทางการแพทย์เป็นแนวทางที่ดีที่สุด ซึ่งในแต่ละเคสก็จะมีการรักษาที่แตกต่างกันไป ตามอาการความหนักเบาในแต่ละคน โดยจะมีการใช้ยาลดความอยากสุรา ร่วมกับการล้างพิษในร่างกาย และรักษาเยียวยาร่างกายที่เสียหายจากการดื่มสุราเป็นเวลานานไปพร้อม ๆ กัน สำหรับผู้ที่มีอาการหนัก อาจจะต้องได้รับการดูแลเฝ้าระวังตลอด 24 ชั่วโมงจากแพทย์ผู้เชี่ยวชาญ
เนื่องจากผู้ป่วยโรคพิษสุราเรื้อรังส่วนมาก มักจะมีปัญหาเรื่องสภาพจิตใจร่วมด้วย จนต้องพึ่งพาการดื่มสุราเพื่อบรรเทาความทุกข์ใจ หรืออาจเป็นอาการป่วยทางจิตที่เกิดขึ้นจากการดื่มสุราเป็นระยะเวลานาน ส่งผลให้ต้องมีการบำบัดทางจิตใจ รับคำปรึกษากับจิตแพทย์ กินยารักษาอาการ และการทำกิจกรรมบำบัด เพื่อคาดหวังให้ปรับเปลี่ยนพฤติกรรมเดิม ๆ ที่สุ่มเสี่ยงต่อการกลับไปดื่มสุราอีก
เคยมีคนกล่าวเอาไว้ว่า การเลิกดื่มสุราแบบเลิกขาดนั้นยากกว่าการเลิกยาเสพติดเสียอีก เพราะเราสามารถเห็นคนรอบข้างดื่มสุราได้ตามปกติ ตามสื่อบันเทิงก็มีการดื่มสุราให้เห็นอยู่บ่อย ๆ เพราะฉะนั้นสำหรับผู้ที่กำลังบำบัดจากภาวะพิษสุราเรื้อรัง กำลังใจจากคนใกล้ตัวจึงเปรียบเสมือนยาวิเศษและเป็นสิ่งที่ขาดไปไม่ได้เป็นอันขาด ไม่ว่าจะเป็นแรงผลักดันจากครอบครัว การสนับสนุนกันในกลุ่มเพื่อน หรือผู้ที่อยู่ในชุมชนโดยรอบ
เมื่ออยู่ในช่วงเวลาของการบำบัดจากโรคพิษสุราเรื้อรัง จะไม่สามารถกลับไปใช้วิถีชีวิตแบบเดิม ๆ ในกิจกรรมบางอย่างได้อีกต่อไป เพราะอาจเป็นการเข้าใกล้สิ่งกระตุ้น ซึ่งจะทำให้เกิดอาการอยากสุราอีกครั้ง ทางที่ดีควรจะหางานอดิเรกที่ห่างไกลจากการดื่มสุรา ออกกำลังกายให้มากขึ้น เลือกกินอาหารที่มีประโยชน์ และใช้เวลาร่วมกับคนในครอบครัวให้มากขึ้น นี่เป็นเคล็ดลับที่ผู้เลิกสุราสำเร็จหลาย ๆ คนพูดเป็นเสียงเดียวกัน

รู้หรือไม่? ในทุก ๆ ปี มีคนทั่วโลกที่ต้องเสียชีวิตจากการดื่มสุรามากกว่า 2 ล้านคนต่อปี และส่วนมากผู้เสียชีวิตมักจะเป็นเพศชาย โดยสถิติจาก WHO (องค์การอนามัยโลก) เผยให้เห็นแล้วว่า การดื่มสุราทำให้คนเสียชีวิตมากกว่ายาเสพติดชนิดอื่น ๆ รวมกันกว่า 5 เท่า ถึงแม้จำนวนส่วนมาก จะไม่ได้เสียชีวิตจากการป่วยด้วยโรคพิษสุราเรื้อรัง ในระยะสุดท้าย แต่ก็ปฏิเสธไม่ได้ว่า สุรา เป็นสาเหตุของการเสียชีวิตมากเสียกว่า อาวุธชนิดใด ๆ บนโลกใบนี้เสียอีก
ที่น่าตกใจก็คือ ในประเทศไทยของเรา เคยมีการสำรวจจาก สสส. เมื่อช่วงปี 2024 พบว่าคนไทยกว่า 10% มีความเสี่ยงที่จะมีอาการติดสุรา คนทั่วไปอาจจะมองว่าเป็นการสังสรรค์เพื่อความสนุกสนาน แต่จากสถิตินั้นไม่ได้บ่งชี้เช่นนั้นเลยแม้แต่น้อย เพราะในทุก ๆ ปี คนไทยกว่า 10,000 คน มีสาเหตุของการเสียชีวิตมาจากการดื่มสุรา และเรื่องที่น่าเป็นห่วงก็คือ ช่วงอายุของผู้ที่เสียชีวิตจากการดื่มสุรา ค่อย ๆ ลดน้อยลงเรื่อย ๆ อย่างน่าใจหายในช่วงไม่กี่ปีที่ผ่านมา โรคพิษสุราเรื้อรัง แม้จะรักษาให้หายขาดได้ยาก แต่ก็สามารถรักษาให้หายขาดได้ หากอยู่ภายใต้การดูแลของผู้เชี่ยวชาญและได้รับกำลังใจเป็นแรงสนับสนุนจากคนใกล้ตัว สำหรับผู้ที่กำลังตามหาว่า คนใกล้ตัวป่วยเป็นโรคพิษสุราเรื้อรังรักษาที่ไหนดี? Lighthouse ตอบโจทย์ได้เป็นอย่างดี เพราะที่นี่คือ สถานบำบัดสุราเรื้อรังแบบกินนอนเอกชน ผู้ป่วยจะได้รับการดูแลอย่างใกล้ชิดจากผู้เชี่ยวชาญตลอด 24 ชั่วโมง เราพร้อมให้บริการบำบัดรักษาอาการติดสุรา พร้อมรักษาด้วยเทคนิค Dual Diagnosis ดูแลสุขภาพร่างกาย ไปพร้อม ๆ กับการเยียวยาจิตใจ ด้วยทีมงานผู้เชี่ยวชาญในทุกแขนง พร้อมประสบการณ์มากกว่า 35 ปี และยังมุ่งเน้นการดูแลผู้ป่วยแบบตัวต่อตัว เพื่อผลลัพธ์ที่ดีที่สุดของการบำบัด ติดต่อเรามาได้เลยทุกเมื่อทุกเวลา

โรคพิษสุราเรื้อรัง แม้จะรักษาให้หายขาดได้ยาก แต่ก็สามารถรักษาให้หายขาดได้ หากอยู่ภายใต้การดูแลของผู้เชี่ยวชาญและได้รับกำลังใจเป็นแรงสนับสนุนจากคนใกล้ตัว สำหรับผู้ที่กำลังตามหาว่า คนใกล้ตัวป่วยเป็นโรคพิษสุราเรื้อรังรักษาที่ไหนดี? Lighthouse ตอบโจทย์ได้เป็นอย่างดี เพราะที่นี่คือ สถานบำบัดสุราเรื้อรังแบบกินนอนเอกชน ผู้ป่วยจะได้รับการดูแลอย่างใกล้ชิดจากผู้เชี่ยวชาญตลอด 24 ชั่วโมง เราพร้อมให้บริการบำบัดรักษาอาการติดสุรา พร้อมรักษาด้วยเทคนิค Dual Diagnosis ดูแลสุขภาพร่างกาย ไปพร้อม ๆ กับการเยียวยาจิตใจ ด้วยทีมงานผู้เชี่ยวชาญในทุกแขนง พร้อมประสบการณ์มากกว่า 35 ปี และยังมุ่งเน้นการดูแลผู้ป่วยแบบตัวต่อตัว เพื่อผลลัพธ์ที่ดีที่สุดของการบำบัด ติดต่อเรามาได้เลยทุกเมื่อทุกเวลา

ปัจจุบันการนำยาแก้ไอหรือยาแก้ปวดมาผสมกับน้ำอัดลมกำลังเป็นที่นิยมในกลุ่มวัยรุ่น ไม่ว่าจะเป็นยาทรามาดอลหรือยาโปรโคดิล ที่เรียกกันสั้นๆ ว่า “ยาโปร” เนื่องจากเป็นยาที่หาซื้อได้ง่าย ดื่มแล้วทำให้เกิดอาการมึนเมา เคลิบเคลิ้ม โดยหารู้ไม่ว่าอันตรายนั้นรุนแรงไม่แพ้สารเสพติดชนิดอื่นเลย บทความนี้จะพาไปทำความเข้าใจว่า กินโปร คืออะไร? และส่งผลต่อร่างกายอย่างไรบ้าง

โปรที่วัยรุ่นกินกันมีชื่อเต็มๆ ว่า โปรโคดิล (Procodyl) คือยาแผนปัจจุบันชนิดหนึ่งที่อยู่ในกลุ่มยาต้านฮีสตามีนหรือยาแก้แพ้ มีสรรพคุณช่วยบรรเทาอาการไอ จาม น้ำมูกไหล ผื่นคัน ที่เกิดจากภูมิแพ้ นอกจากนี้ยังช่วยป้องกันอาการเมารถ เมาเรือ และนิยมใช้เป็นยากล่อมประสาท บรรเทาอาการปวด คลื่นไส้ อาเจียน ในช่วงก่อนและหลังผ่าตัดอีกด้วย โปรโคดิลจึงถือเป็นยาที่มีประโยชน์มาก แต่เมื่อนำมาใช้ในทางที่ผิดก็ทำให้เกิดโทษมหันต์ที่เป็นอันตรายถึงชีวิตได้เช่นกัน
ส่วนประกอบหลักของโปรโคดิล คือ ตัวยาโปรเมทาซีน (Promethazine) ที่มีฤทธิ์ยับยั้งสารฮีสตามีน ซึ่งเป็นสารที่จะหลั่งออกมาเมื่อร่างกายสัมผัสกับสิ่งที่กระตุ้นให้เกิดการแพ้ เช่น ขนสัตว์ เกสรดอกไม้ อาหารทะเล ฯลฯ และยังมีฤทธิ์ช่วยเปลี่ยนแปลงปฏิกิริยาทางเคมีในสมอง โดยปิดกั้นการทำงานของตัวรับโดปามีน (D2 receptors) ทำให้อาการคลื่นไส้อาเจียนลดลง
ยาโปรมีหลายรูปแบบทั้งยาเม็ด ยาน้ำ ยาผง ยาเหน็บ และยาฉีดที่ใช้ในโรงพยาบาล แต่ที่พบบ่อยและสามารถหาซื้อได้ตามร้านขายยาทั่วไปจะอยู่ในรูปแบบของยาน้ำรสหวาน ละลายได้ง่าย วัยรุ่นจึงนิยมนำมาผสมดื่มจนเกิดอาการมึนเมา ที่มักเรียกกันว่า “อาการเมาโปร”
ปริมาณยาโปรชนิดน้ำที่แนะนำและถูกวิธีสำหรับผู้ใหญ่อยู่ที่ 5 มิลลิลิตร ส่วนชนิดเม็ดอยู่ที่ 25 มิลลิกรัม โดยรับประทานวันละ 1 ครั้ง ก่อนอาหาร หรือก่อนนอน

กินโปร อันตรายไหม? อันที่จริงแล้วยาโปรไม่อันตรายหากใช้ถูกวิธี แต่ก็อาจทำให้เกิดผลข้างเคียงได้ ยิ่งถ้าผสมโปรกับเครื่องดื่มแอลกอฮอล์หรือตัวยาอื่นๆ จะเสริมฤทธิ์ของยาให้รุนแรงขึ้น เพิ่มความเสี่ยงในการใช้ยาเกินขนาด หรือเกิดการเสพติดจนนำไปสู่อันตรายถึงชีวิต
กินโปร อาการเป็นยังไง? การกินโปรในระยะสั้นจะทำให้เกิดความรู้สึกมึนเมา สับสน ง่วงซึม เวียนศีรษะ อ่อนเพลีย ปากแห้ง คอแห้ง ตาพร่ามัว หูแว่ว อาการจะมากหรือน้อยขึ้นอยู่กับว่ากินโปรผสมอะไรบ้างและปริมาณมากเท่าไหร่ วิธีดูแลตัวเองเมื่อเมาโปร ทำไงให้หาย ให้ดื่มน้ำมากๆ นั่งหรือนอนพักจนรู้สึกหายมึน อย่ากินยาเพิ่ม หากมีอาการอ่อนเพลียให้หากิจกรรมทำเพื่อเพิ่มความสดชื่น
เมื่อใช้ยาโปรในปริมาณมาก หรือใช้ร่วมกับยาอื่นๆ เช่น ยานอนหลับ ยารักษาอาการจิตเวช จะไปกดประสาทส่วนกลาง ทำให้เกิดอาการซึม รวมถึงกดการทำงานของระบบหายใจ ทำให้ใจสั่น หัวใจเต้นเร็ว ความดันโลหิตต่ำ เกิดอาการกระสับกระส่าย เพ้อคลั่ง ประสาทหลอน ชัก กล้ามเนื้อเกร็งกระตุก
การใช้ยาโปรต่อเนื่องเป็นเวลานาน จะทำให้ร่างกายทนทานต่อฤทธิ์ยา จึงต้องเพิ่มจำนวนมากขึ้น นำไปสู่การเสพติด ส่งผลให้ความจำบกพร่อง ประสิทธิภาพในการรับรู้ จดจำ และสมาธิลดลง หัวใจเต้นผิดจังหวะ มีภาวะซึมเศร้า วิตกกังวล นอนไม่หลับ หายใจช้าและตื้น อาจหยุดหายใจและเสียชีวิตได้

การระบาดของยาโปรในกลุ่มวัยรุ่นมีสาเหตุมาจากหลายปัจจัย เช่น

การกินยาโปรเมทาซีนไม่ผิดกฎหมาย แต่อาจมีข้อบังคับที่แตกต่างกันไปในแต่ละประเทศ เช่น ในประเทศไทย ยาโปรจัดอยู่ในกลุ่มยาอันตราย จำหน่ายได้แต่ต้องควบคุมปริมาณให้เหมาะสม ตามประกาศของสำนักงานคณะกรรมการอาหารและยา ว่าด้วยมาตรการควบคุมการจำหน่ายยาที่มีโปรเมทาซีนเป็นส่วนประกอบ กำหนดให้ร้านขายยาแผนปัจจุบันจำหน่ายได้เดือนละไม่เกิน 300 ขวดต่อร้าน และขายได้ไม่เกิน 3 ขวดต่อคน ปริมาณรวมไม่เกิน 180 มิลลิลิตร โดยต้องมีเภสัชกรเป็นผู้ควบคุม และหลีกเลี่ยงการจ่ายยาให้กับบุคคลที่อาจนำไปใช้ผิดวัตถุประสงค์ หากฝ่าฝืนจะมีโทษทั้งจำและปรับ หรืออาจถูกเพิกถอนใบอนุญาต
ถัดมาในเดือนสิงหาคม 2561 เว็บไซต์ไทยรัฐออนไลน์ได้เสนอข่าวโดยแชร์ประสบการณ์เฉียดตายของการกินโปร โดยผู้เสพเล่าว่ากินยาตัวนี้ทุกวัน และในวันเกิดเหตุได้กินทั้งยาแบบเม็ดและผสมน้ำ แล้วอยู่ๆ ก็ไม่รู้สึกตัว จนมาฟื้นอีกทีที่โรงพยาบาล ทราบจากรุ่นพี่ที่พามาส่งในภายหลังว่า ขณะที่นั่งเล่น ตนเองมีอาการชัก ตาเหลือก กัดลิ้นตัวเอง หากมาโรงพยาบาลช้ากว่านี้อีกเพียงนิดเดียวก็อาจเสียชีวิตได้ จึงอยากเตือนเป็นอุทาหรณ์ให้ผู้ที่กำลังเสพหรืออยากหามาเสพว่าไม่ควรนำมาใช้ในทางที่ผิด
ล่าสุดเมื่อวันที่ 22 กุมภาพันธ์ 2568 เว็บไซต์ไทยรัฐออนไลน์ ได้เสนอข่าวเหตุสลดเกิดขึ้นอีกครั้ง เมื่อพบศพชายหนุ่มอายุ 21 ปี เสพยาโปรจนเสียชีวิตภายในห้องพัก โดยเพื่อนสาวของผู้ตายเล่าว่า ในช่วงค่ำผู้ตายได้ดื่มยาโปรเข้าไป ส่วนตนเองไปดื่มเหล้าที่ร้าน หลังกลับมารู้สึกมึนเมาจึงหลับไปก่อน ตื่นมาตอนเช้าพบว่าผู้ตายหลับอยู่ ปลุกเรียกแล้วแต่ไม่ตื่น กระทั่งช่วงบ่ายเห็นผู้ตายยังคงนอนในท่าเดิม จึงปลุกอีกครั้ง พบว่าผู้ตายตัวเย็น จึงไปตามเพื่อนมาช่วยและรีบแจ้งเจ้าหน้าที่
ทางออกที่ดีและปลอดภัยที่สุดสำหรับผู้ที่เสพติดยาโปรคือ การเข้ารับการบำบัดอย่างถูกวิธี เพื่อลดความเสี่ยงจากผลข้างเคียงและภาวะแทรกซ้อนที่เป็นอันตราย สำหรับผู้ที่ต้องการความช่วยเหลือ ศูนย์บำบัดยาเสพติด Lighthouse เป็นสถานที่ให้การดูแลและฟื้นฟูผู้ติดยาโดยผู้เชี่ยวชาญ มาพร้อมแนวทางการรักษาแบบองค์รวม ดังนี้
คนส่วนใหญ่ที่กินยาโปรหรือนำยาอื่นๆ มาผสมเครื่องดื่ม มักคิดว่ากินแล้วไม่ติด ทำให้ไม่ทันระวัง เมื่อรู้ตัวอีกทีก็ยากที่จะเลิก เพราะต้องเผชิญกับอาการถอนยาที่ทรมาน จนสุดท้ายต้องกลับไปใช้ซ้ำ หากคุณเป็นคนหนึ่งที่กำลังตกอยู่ในวังวนนี้ หรือคุณกำลังอยากให้คนที่คุณรักเลิกยาเสพติด “ศูนย์บำบัดยาเสพติด Lighthouse” พร้อมเป็นทางออกที่จะช่วยคุณก้าวพ้นอุปสรรค และกลับไปใช้ชีวิตอย่างมีความสุขกับคนที่คุณรัก ติดต่อผู้เชี่ยวชาญของเราได้เลยที่ โทร. 0852132179

หลังจากประเทศไทยปลดล็อกใบกระท่อมออกจากบัญชียาเสพติดประเภท 5 ในปี 2564 กระแสความนิยมในการใช้พืชชนิดนี้ก็กลับมาอีกครั้ง ไม่ว่าจะเป็นการเคี้ยวใบสด หรือต้มน้ำดื่ม โดยเฉพาะในกลุ่มผู้ใช้แรงงานที่ใช้เป็น “ยาชูกำลัง” เนื่องจากมีฤทธิ์ช่วยลดการอักเสบ บรรเทาอาการปวดเมื่อย ทำให้รู้สึกสดชื่น กระปรี้กระเปร่า ทนแดด ทนงานหนักได้ แต่ในขณะเดียวกันก็มีข้อเสียของน้ำกระท่อมที่ไม่ควรมองข้าม เพราะสารออกฤทธิ์บางชนิดส่งผลโดยตรงต่อระบบประสาท อาจทำให้เกิดอาการเสพติดและมีอาการถอนรุนแรงเมื่อหยุดใช้ ก่อนคิดจะลอง เราจึงอยากให้คุณตระหนักถึง 10 โทษของกระท่อม เพื่อให้รู้เท่าทันผลกระทบที่อาจเกิดขึ้น

กระท่อม มีชื่อทางวิทยาศาสตร์ว่า Mitragyna speciosa (Korth.) เป็นไม้ยืนต้นขนาดกลาง ใบเป็นทรงรียาว ปลายแหลม ในประเทศไทยพบมากทางภาคใต้ และบางพื้นที่ของภาคกลาง เช่น ปทุมธานี นนทบุรี โดยมีชื่อเรียกแตกต่างกันตามภูมิภาค เช่น ท่อม, อีทั่ง, อีด่าง, อีแดง, กระอ่วม ประโยชน์ของใบกระท่อมถูกนำมาใช้เป็นยาสมุนไพรตั้งแต่สมัยโบราณ ช่วยแก้อาการท้องเสีย ท้องร่วง ลดไข้ บรรเทาอาการไอ ปวดเมื่อยกล้ามเนื้อ เนื่องจากมีสารสำคัญคือ ไมทราไจนีน (Mitragynine) ซึ่งมีฤทธิ์ในการบรรเทาอาการปวดและต้านการอักเสบคล้ายมอร์ฟีน แต่อันตรายน้อยกว่า
อย่างไรก็ตามหากใช้ในปริมาณมากหรือติดต่อกันเป็นเวลานาน จะทำให้เสพติดและเกิดผลข้างเคียง เช่น กระสับกระส่าย หัวใจเต้นเร็ว เหงื่อออกมาก ปากแห้ง เวียนหัว คลื่นไส้ อาเจียน ปัสสาวะบ่อย นอนไม่หลับ หนาวสั่นคล้ายคนเป็นไข้ โดยเฉพาะการนำไปผสมน้ำอัดลมและยาแก้ไอที่มีส่วนผสมของโคเดอีน (Codeine) เป็นเครื่องดื่มที่เรียกว่า “สี่คูณร้อย” ซึ่งกำลังฮิตในกลุ่มวัยรุ่น จะออกฤทธิ์กระตุ้นระบบประสาท ทำให้มีอาการเมา เคลิบเคลิ้ม ใจสั่น และอาจเป็นอันตรายถึงขั้นเสียชีวิตได้

อาการเมาใบกระท่อม มีลักษณะคล้ายอาการเมาที่เกิดจากสาร THC (Tetrahydrocannabinols) ที่พบในกัญชา ส่งผลกระทบต่อการทำงานของระบบประสาทอัตโนมัติ กล้ามเนื้อการทรงตัว และระบบประสาทสัมผัส ทำให้มีอาการตัวสั่น มือสั่น หัวใจเต้นเร็ว รู้สึกหนาว ตัวเย็น แขนขาอ่อนแรง เดินเซ ทรงตัวไม่อยู่ คลื่นไส้ อาเจียน ปวดหัว เวียนหัว และอาจทำให้เกิดอุบัติเหตุหรือการทะเลาะวิวาทที่ทำให้เกิดการบาดเจ็บตามมาได้
ผลข้างเคียงการดื่มน้ำกระท่อมติดต่อกันเป็นเวลานาน จะทำให้เกิดความผิดปกติของเม็ดสีผิว ประกอบกับการที่ร่างกายมีความทนทานต่อแสงแดดมากขึ้น ผู้ที่ดื่มน้ำกระท่อมจึงใช้เวลาอยู่กลางแดดนานขึ้นโดยไม่รู้สึกแสบผิว ทำให้ผิวหนังบริเวณต่างๆ มีสีเข้มขึ้นหรือเป็นปื้นดำ ไหม้เกรียม เช่น ใต้ตา โหนกแก้ม หน้าผาก หลังคอ หลังมือ แผ่นหลัง
กินน้ำกระท่อมผลเสียต่อระบบหัวใจและหลอดเลือด ทำให้เกิดความผิดปกติต่างๆ เช่น หัวใจเต้นเร็วผิดปกติ หัวใจเต้นผิดจังหวะ ความดันโลหิตสูง ไปจนถึงหัวใจหยุดเต้น โดยข้อมูลจาก America’s Poison Centers ระบุว่า ผู้เสพกระท่อมที่มีอายุ 20 ปีขึ้นไป มีอาการหัวใจเต้นเร็วผิดปกติประมาณ 22.5% ในขณะที่กลุ่มผู้สูงอายุ 60 – 69 ปี พบปัญหาที่เกี่ยวข้องกับระบบหัวใจและหลอดเลือด 36.8% และสูงถึง 51.9% ในกลุ่มผู้ที่มีอายุ 70 ปีขึ้นไป
ผู้ที่เสพกระท่อมมักมีความเชื่อว่า การเคี้ยวและกลืนกากเข้าไปทั้งหมดจะทำให้ฤทธิ์ของกระท่อมอยู่ได้นาน แต่จริงๆ แล้วใบกระท่อมมีส่วนที่ร่างกายไม่สามารถย่อยได้ หากกินเข้าไปทั้งใบหรือต้มเป็นน้ำแล้วกรองไม่ดี จะทำให้เกิดอาการท้องผูก อุจจาระแข็ง และเมื่อกินติดต่อกันเป็นเวลานาน กากใยที่ย่อยไม่ได้จะตกค้างอยู่ในลำไส้และจับตัวกันเป็นก้อนแข็ง ส่งผลให้ลำไส้อุดตันหรือที่เรียกว่า “ภาวะถุงท่อม”

ไมทราไจนีนในกระท่อม ออกฤทธิ์ยับยั้งการหลั่งกรดในกระเพาะอาหาร จึงทำให้ผู้ที่กินใบกระท่อมไม่รู้สึกหิว ไม่อยากอาหาร ทำให้ร่างกายซูบผอม น้ำหนักลด และขาดสารอาหารที่จำเป็นต่อระบบการทำงานต่างๆ ของร่างกาย
ไมทราไจนีนยังออกฤทธิ์กดประสาทส่วนกลางเช่นเดียวกับยาบ้า, LSD และไซโลไซบิน (Psilocybin) ซึ่งเป็นสารหลอนประสาทที่พบในเห็ดเมา โทษของน้ำกระท่อมจึงทำให้มีอาการมึนงง สับสน ขาดสติ หากใช้ในระยะยาว อาจทำให้เกิดอาการหลงผิด หวาดระแวง เห็นภาพหลอน หูแว่ว คิดว่ามีคนจะมาทำร้าย
ผู้ที่ตั้งครรภ์หรือกำลังให้นมบุตร ควรหลีกเลี่ยงการใช้กระท่อมอย่างเด็ดขาด เนื่องจากสารในกระท่อมสามารถส่งผลกระทบต่อทารกในครรภ์ได้ ทำให้เด็กที่คลอดออกมามีอาการถอนยาได้ นอกจากนี้เด็กก็ไม่ควรใช้กระท่อมเช่นกัน เพราะอาจเกิดผลข้างเคียงที่ไม่พึงประสงค์ได้ง่าย เช่น ลมชัก อาการทางจิตและประสาท พัฒนาการช้า อีกทั้ง พ.ร.บ.พืชกระท่อม พ.ศ. 2565 มาตรา 24 ยังระบุไว้อย่างชัดเจนว่า ห้ามผู้ใดขายใบกระท่อม หรืออาหารที่มีใบกระท่อมเป็นวัตถุดิบหรือส่วนประกอบแก่บุคคลที่มีอายุต่ำกว่า 18 ปี สตรีมีครรภ์ สตรีให้นมบุตร ผู้ที่ฝ่าฝืนต้องระวางโทษปรับไม่เกิน 30,000 บาท
การกินใบกระท่อมสดตามหลักแพทย์แผนไทย สามารถกินครั้งละ 1 – 2 ใบ วันละ 1 – 2 ครั้ง หรือใช้ใบสด 3 – 4 ใบ ต้มกับน้ำสะอาด ดื่มครั้งละ 1 แก้ว วันละ 3 ครั้ง ปริมาณรวมไม่ควรเกินวันละ 5 ใบ หรือประมาณ 5 กรัม ในผู้ที่กินกระท่อมมากกว่า 15 กรัม อาจเกิดพิษเฉียบพลัน ทำให้มีอาการใจสั่น คลื่นไส้ อาเจียน ปวดท้อง เห็นภาพหลอน หัวใจเต้นเร็ว ความดันโลหิตสูง หรือง่วงซึมมาก

ผลข้างเคียงน้ำกระท่อมเมื่อผสมกับยาเสพติด แอลกอฮอล์ หรือตัวยาชนิดอื่นๆ เช่น ยาแก้ไอที่มีส่วนผสมของโคเดอีน, ยาโปรเมทาซีน (Promethazine), ยาทรามาดอล (Tramadol) จะทำให้เกิดอันตรายจากการออกฤทธิ์เสริมกัน โดยไปกดการทำงานของระบบประสาท และระบบหายใจ ทำให้เกิดอาการชัก หมดสติ หายใจไม่ออก ระบบหายใจล้มเหลว ไตวาย และเสียชีวิตได้
สรรพคุณใบกระท่อมช่วยให้รู้สึกสดชื่น ตื่นตัว มีแรงทำงาน บางคนจึงใช้เป็นประจำต่อเนื่องทุกวันจนเกิดอาการติด และเมื่อหยุดใช้กะทันหันก็จะเกิดอาการลงแดง เช่น รู้สึกอ่อนเพลีย ไม่มีแรง ปวดกล้ามเนื้อและกระดูก ง่วงซึม ซึมเศร้า บางรายมีอาการหงุดหงิด ก้าวร้าว กระวนกระวาย อยู่ไม่สุข แขนขากระตุก ซึ่งผู้เสพที่ทนต่ออาการไม่ได้ ก็จะกลับไปเสพซ้ำอีก
หากถามว่าการปลูก ซื้อ ขาย ใบกระท่อมถูกกฎหมายหรือยัง ก็ต้องบอกว่าถูกกฎหมายแล้ว แต่เฉพาะใบสด ลำต้น เมล็ด เท่านั้น ส่วนการซื้อ ขาย น้ำใบกระท่อมผิดกฎหมายหรือไม่ ถือว่ายังผิดอยู่ เนื่องจากเป็นหนึ่งในรายการอาหารที่ห้ามผลิต นำเข้า หรือจำหน่าย ตาม พ.ร.บ. อาหาร สามารถต้มดื่มเอง หรือแจกจ่ายได้ แต่ห้ามจำหน่าย หรือผสมสารเสพติดชนิดอื่น โทษปรับใบกระท่อมสำหรับผู้ที่ฝ่าฝืน จำคุก 6 เดือน – 2 ปี และมีโทษปรับ 5,000 – 20,000 บาท

อย่างไรก็ตามคนที่ไม่เคยใช้ก็ไม่แนะนำให้ลอง เพราะแม้จะมีสรรพคุณทางยาที่เป็นประโยชน์ แต่หากใช้ผิดวิธี หรือใช้เกินขนาด ก็อาจกลายเป็นโทษได้ สำหรับผู้ที่มีอาการติดและต้องการเลิกแบบไม่ทรมาน
สถานฟื้นฟูไลท์เฮ้าส์ (Lighthouse) คือสถานที่ที่พร้อมดูแลคุณอย่างครบวงจร ด้วยทีมผู้เชี่ยวชาญที่มีประสบการณ์ในการฟื้นฟูผู้ติดสารเสพติด เรามีโปรแกรมการบำบัดเฉพาะบุคคลที่ออกแบบมาเพื่อตอบโจทย์ความต้องการของผู้ป่วยแต่ละคน ทั้งการบำบัดทางร่างกายและจิตใจในบรรยากาศที่เป็นส่วนตัวและปลอดภัย นอกจากนี้ยังมีการติดตามผลอย่างต่อเนื่องเพื่อให้มั่นใจว่าผู้ป่วยจะกลับมาใช้ชีวิตได้อย่างมั่นคงและยั่งยืน นอกจากนี้ เรายังจัดกิจกรรมบำบัดแบบกลุ่มเพื่อเสริมสร้างความมั่นใจและสร้างแรงบันดาลใจในการเลิกใช้สารเสพติดอย่างถาวร เรามีสิ่งอำนวยความสะดวกครบครันในบรรยากาศที่สงบและผ่อนคลาย เพื่อให้ผู้ป่วยรู้สึกสบายใจในระหว่างการฟื้นฟู สนใจสอบถามเพิ่มเติมหรือนัดหมายเพื่อเข้ารับคำปรึกษา ติดต่อได้ที่เบอร์ 085-213-2179 เพราะทุกก้าวที่คุณเริ่มต้น เราพร้อมเดินเคียงข้างคุณเสมอ
References
กองควบคุมวัตถุเสพติด. 2023. “กระท่อม (Kratom)” เข้าถึงได้จาก https://narcotic.fda.moph.go.th/information-about-drugs/kratom
Catherine W Striley, et al., 2022 “Health Effects Associated With Kratom (Mitragyna speciosa) and Polysubstance Use: A Narrative Review” เข้าถึงได้จาก https://pmc.ncbi.nlm.nih.gov/articles/PMC9130800/
Hfocus. 2021. “เปิดความรู้ “ใบกระท่อม” กินดื่มอย่างไร ถูกกฎหมาย พร้อมสรรพคุณทางแพทย์แผนไทย” เข้าถึงได้จาก https://www.hfocus.org/content/2021/10/23548 วุฒิเชษฐ รุ่งเรือง. “พิษวิทยาของพืชกระท่อม” เข้าถึงได้จาก https://kratom.sci.psu.ac.th/wp-content/uploads/2021/09/พิษวิทยาของพืชกระท่อม.pdf

สถานการณ์ของกัญชาในประเทศไทยตอนนี้เหมือนอยู่ในภาวะสูญญากาศทางกฎหมาย ที่ยังไม่แน่ชัดว่าจะยังคงสถานะถูกกฎหมายต่อไป หรือจะกลับไปอยู่ในบัญชียาเสพติดอีกครั้งหลังจากที่ถูกปลดล็อกมาเป็นเวลานานกว่า 2 ปี ในระหว่างความไม่แน่นอนนี้ เราจึงอยากชวนทุกคนมาวิเคราะห์ถึงความเป็นไปได้จากแง่มุมต่างๆ ที่อาจมีผลต่อทิศทางของกัญชาในอนาคตกัน

ก่อนจะไปวิเคราะห์สถานการณ์ในอนาคต เรามาลองไล่เรียง Timeline ของกฎหมายกัญชาไทยในอดีตกันสักหน่อย สมัยก่อน กัญชา ถือเป็นสมุนไพรที่ใช้กันทั่วไป ไม่ว่าจะเป็นการนำมาประกอบอาหาร สูบเพื่อความเพลิดเพลิน หรือนำมาใช้เป็นยาคลายกล้ามเนื้อในกลุ่มผู้ใช้แรงงาน จนกระทั่งมีการออกพระราชบัญญัติกัญชา พ.ศ. 2477 ห้ามมิให้ผู้ใดปลูก นำเข้า ซื้อขาย หรือครอบครองกัญชาโดยเด็ดขาด ในเวลาต่อมากัญชายังถูกจัดเป็นยาเสพติดให้โทษประเภทที่ 5 ตามพระราชบัญญัติยาเสพติดให้โทษ พ.ศ. 2522 และไม่อนุญาตให้นำมาใช้ในทางการแพทย์อีกด้วย
ภายหลังเมื่อมีการศึกษาวิจัยถึงประโยชน์ของกัญชามากขึ้น หลายประเทศทั่วโลกจึงมีการแก้ไขกฎหมายของกัญชาให้สามารถนำมาใช้ประโยชน์ในทางการแพทย์ได้ ประเทศไทยเองก็มีการออกพระราชบัญญัติยาเสพติดให้โทษ (ฉบับที่ 7) พ.ศ. 2562 ที่อนุญาตให้ใช้กัญชาในการรักษาหรือศึกษาวิจัยได้เช่นกัน แต่ยังถือว่าเป็นยาเสพติดให้โทษประเภท 5 อยู่ จุดเปลี่ยนสำคัญเกิดขึ้นอีกครั้งในปี 2565 เมื่อมีการ “ปลดล็อกกัญชา” ทุกส่วนของกัญชาและสารสกัดกัญชาที่มีสาร THC ไม่เกิน 0.2% จึงไม่ถือเป็นยาเสพติด ประชาชนสามารถปลูก ขาย ครอบครอง และนำมาใช้ได้

อย่างไรก็ตามผลกระทบที่เกิดขึ้นจากนโยบายกัญชาเสรี ทำให้เกิดเสียงเรียกร้องจากหลายฝ่าย ให้รัฐบาลทบทวนสถานะทางกฎหมายของกัญชาอีกครั้ง โดยมีประเด็นสำคัญที่ถูกหยิบยกขึ้นมาถกเถียงกันในแง่ต่างๆ เช่น
ปัจจุบันการนำกัญชามาใช้เพื่อความบันเทิงหรือสันทนาการ มีสัดส่วนเพิ่มขึ้นถึง 10 เท่า อีกทั้งยังพบว่าตลาดกัญชาในประเทศไทยมีการขยายตัวเพิ่มขึ้นอย่างมาก ทำให้เด็กและวัยรุ่นสามารถเข้าถึงกัญชาได้ง่ายขึ้น โดยในเดือนเมษายน 2567 พบว่ามีจุดจำหน่ายกัญชามากถึง 7,747 แห่ง รวมถึงช่องทางออนไลน์และเยาวชนส่วนใหญ่ยังนิยมใช้กัญชาร่วมกับสารเสพติดอื่น เช่น สุรา ยาสูบ กระท่อม ทำให้มีความเสี่ยงมากขึ้นจากการเสริมฤทธิ์กันของสารเสพติดหลายชนิด เช่น มีอาการมึนเมามากกว่าปกติ ใจสั่น หัวใจเต้นเร็ว ความดันโลหิตตก เป็นพิษต่อตับ สูญเสียความทรงจำระยะสั้น
ผลกระทบของกัญชาต่อสุขภาพสะท้อนให้เห็นจากจำนวนผู้ป่วยนอกที่มารับการรักษาด้วยอาการติดกัญชาในโรงพยาบาลสังกัดกระทรวงสาธารณสุข ซึ่งเพิ่มจาก 16,643 ราย ในปี 2562 เป็น 32,634 ราย ในปี 2566 หรือคิดเป็น 2 เท่า ในขณะที่ผู้ป่วยในก็เพิ่มจาก 1,137 ราย ในปี 2562 เป็น 5,924 ราย ในปี 2566 หรือคิดเป็น 5 เท่า
เช่นเดียวกับตัวเลขผู้ป่วยนอกที่รับการรักษาด้วยอาการโรคจิตจากการใช้กัญชา ซึ่งเพิ่มจาก 6,585 ราย ในปี 2562 เป็น 20,502 ราย ในปี 2566 หรือคิดเป็น 3 เท่า และผู้ป่วยในที่เพิ่มจาก 742 รายในปี 2562 เป็น 3,989 รายในปี 2566 หรือคิดเป็น 5 เท่า ส่งผลให้ต้นทุนการรักษาผู้ป่วยสูงขึ้นตามไปด้วย จากที่มีค่าใช้จ่ายปีละ 3,200 – 3,800 ล้านบาท ในช่วงปี 2562 – 2564 เป็น 15,000 – 21,000 ล้านบาท ในปี 2565 – 2566 หรือเพิ่มขึ้น 5 เท่า
นอกจากนี้ ยังพบว่าคดีอาชญากรรมที่เกี่ยวข้องกับกัญชาก็เพิ่มสูงขึ้นด้วย เช่น เหตุวัยรุ่นคลุ้มคลั่งหลังเสพกัญชา เหตุทะเลาะวิวาทสร้างความเดือดร้อน ความรุนแรงในครอบครัว หรือการสูบกัญชาในที่สาธารณะ ที่ทำให้คนรอบข้างได้รับผลกระทบจากควันกัญชาไปด้วย
ตลอดระยะเวลากว่า 2 ปี มีเสียงวิพากษ์วิจารณ์จากหลายฝ่ายถึงผลกระทบของกัญชา โดยเฉพาะในกลุ่มการแพทย์ที่มองว่า ควรยกเลิกกัญชาเสรี คืนกัญชาสู่บัญชียาเสพติด และอนุญาตให้ใช้เฉพาะในทางการแพทย์เท่านั้น เนื่องจากหากปล่อยให้มีการใช้เพื่อสันทนาการโดยปราศจากการควบคุม อาจนำไปสู่ผลกระทบในวงกว้าง
ในขณะที่นิด้าโพลก็ได้เผยผลสำรวจของประชาชนต่อการนำกัญชากลับเข้าบัญชียาเสพติด ร้อยละ 60.38 เห็นด้วยมาก และร้อยละ 15.27 ค่อนข้างเห็นด้วย นอกจากนี้กว่าร้อยละ 74.58 ยังเห็นควรให้มีการกำหนดนโยบายกัญชาเพื่อใช้ประโยชน์ทางการแพทย์และการรักษาโรค
แม้จะมีกฎหมายควบคุมกัญชา แต่ก็ยังพบช่องว่างในหลายจุดที่ทำให้เกิดการนำไปใช้ในทางที่ผิด เช่น

แม้กฎหมายกัญชาล่าสุดจะถูกคัดค้านจากหลายฝ่าย แต่ก็ยังมีปัจจัยหลายประการที่สนับสนุนให้คงสถานะของกัญชาที่ถูกกฎหมาย เช่น
บทบาทของกัญชาในทางการแพทย์ถูกนำมาใช้บรรเทาอาการต่างๆ เช่น อาการคลื่นไส้ อาเจียนจากการทำเคมีบำบัด อาการปวด นอนไม่หลับ เบื่ออาหาร ในผู้ป่วยโรคมะเร็งระยะท้าย โรคลมชักที่รักษายาก ภาวะกล้ามเนื้อหดเกร็งในผู้ป่วยโรคปลอกประสาทเสื่อมแข็ง ภาวะปวดประสาท และในอนาคตหากมีผลการศึกษาวิจัยมากขึ้น กัญชาก็อาจมีประโยชน์ในการรักษาโรคอื่นๆ เพิ่มเติมด้วย
การดึงกัญชากลับไปเป็นยาเสพติดโดยไม่มีมาตรการเยียวยารองรับ จะส่งผลกระทบต่อเศรษฐกิจและความเชื่อมั่นของนักลงทุนอย่างหลีกเลี่ยงไม่ได้ อุตสาหกรรมกัญชาซึ่งมีการลงทุนไปแล้วกว่า 1 หมื่นล้านบาท จะต้องเผชิญกับวิกฤต นอกจากนี้ยังจะพลาดโอกาสที่จะเติบโตไปพร้อมกับตลาดผลิตภัณฑ์ CBD ทั่วโลก ซึ่งมีมูลค่าสูงถึง 6.7 แสนล้านบาทในปัจจุบัน และคาดว่าจะเพิ่มขึ้นเป็น 2.5 ล้านล้านบาทในปี 2033 หรือคิดเป็นอัตราการเติบโตเฉลี่ยต่อปีที่ 14.33%
ปัจจุบันหลายประเทศทั่วโลกอนุญาตให้ใช้กัญชาเพื่อการแพทย์ได้อย่างถูกต้องตามกฎหมาย เช่น ออสเตรเลีย เนเธอร์แลนด์ นิวซีแลนด์ เยอรมนี อิตาลี โปแลนด์ โปรตุเกส สวิตเซอร์แลนด์ นอร์เวย์ เดนมาร์ก ฯลฯ นอกจากนี้ยังมีประเทศที่อนุญาตให้ใช้กัญชาเสรี คือใช้ได้ทั้งในทางสันทนาการและการแพทย์ เช่น แคนาดา จอร์เจีย แอฟริกาใต้ และอุรุกวัย ซึ่งสะท้อนให้เห็นถึงแนวโน้มของการยอมรับ และการเปิดกว้างต่อการใช้กัญชาในระดับโลกมากขึ้น

ข่าวกัญชาล่าสุดมีการเผยแพร่ร่างประกาศกระทรวงสาธารณสุข เรื่องระบุชื่อยาเสพติดให้โทษในประเภท 5 ซึ่งกำหนดให้ ช่อดอกกัญชา และ สารสกัดที่มีค่า THC เกิน 0.2% ถูกจัดเป็นยาเสพติด ขณะที่ส่วนอื่นๆ เช่น กิ่ง ก้าน ใบ ไม่ถือเป็นยาเสพติด อย่างไรก็ตาม ร่างประกาศดังกล่าวยังอยู่ระหว่างการพิจารณาและอาจมีการเปลี่ยนแปลงอีกในอนาคต เพราะฉะนั้นใครที่กำลังลุ้นว่ากัญชาผิดกฎหมายหรือยัง ก็อาจจะต้องรออีกประมาณ 1 – 2 ปี จึงได้ข้อสรุปที่ชัดเจน
สำหรับใครที่ไม่ได้ติดตามข่าวกัญชา อาจจะเกิดความสับสนว่าสรุปแล้วสถานะของกัญชาในไทยเป็นอย่างไรกันแน่ เราจึงได้รวบรวมคำถามที่พบบ่อยมาตอบให้หายสงสัยกันด้วย
ถ้าถามว่าตอนนี้กัญชาผิดกฎหมายไหม ต้องบอกว่ากัญชายังถูกกฎหมายอยู่ สามารถปลูก ครอบครอง หรือใช้เพื่อส่วนตัวได้ ยกเว้นสารสกัดที่มี THC เกิน 0.2% ซึ่งยังถือเป็นยาเสพติด
การเสพกัญชาก็ไม่ถือว่าผิดกฏหมายเช่นกัน แต่ห้ามสูบในที่สาธารณะ เพราะถือเป็นเหตุรำคาญ มีโทษจำคุกไม่เกิน 3 เดือน หรือปรับไม่เกิน 25,000 บาท หรือทั้งจำทั้งปรับ
พรบ กัญชา ยังอยู่ในขั้นตอนการพิจารณา โดยล่าสุด (12 มกราคม 2568) นายจิรพงษ์ ทรงวัชราภรณ์ รองโฆษกกระทรวงสาธารณสุขเผยว่า กระทรวงสาธารณสุขได้จัดทำร่าง พ.ร.บ. กัญชา กัญชง เสร็จเป็นที่เรียบร้อย และส่งให้สำนักเลขาธิการคณะรัฐมนตรีดำเนินการตามขั้นตอนต่อไป ก่อนเสนอต่อคณะรัฐมนตรีและสภาผู้แทนราษฎร

ไม่ว่าสุดท้ายแล้วกัญชาเป็นยาเสพติดหรือไม่ แต่อย่าลืมว่าการใช้กัญชาก็ยังมีความเสี่ยงที่ต้องระวัง โดยเฉพาะในผู้ที่ติดกัญชา ควรเข้ารับการบำบัดรักษาที่ศูนย์บำบัดยาเสพติดให้เร็วที่สุด
สถานฟื้นฟูไลท์เฮ้าส์ เรามีบริการฟื้นฟูผู้ติดยาเสพติดที่จะมีทีมผู้เชี่ยวชาญที่ช่วยให้คำปรึกษาและวางแผนการฟื้นฟูที่เหมาะสม พร้อมดูแลคุณด้วยความใส่ใจตลอด 24 ชั่วโมง เราเชื่อมั่นในแนวทางการฟื้นฟูแบบองค์รวมที่ไม่เพียงช่วยให้คุณเลิกพฤติกรรมการใช้สารเสพติด แต่ยังมุ่งเน้นไปที่การสร้างสุขภาพกายและจิตใจที่แข็งแรงและยั่งยืน เราออกแบบโปรแกรมการบำบัดให้เหมาะสมกับความต้องการเฉพาะบุคคล เช่น การให้คำปรึกษาแบบตัวต่อตัว กิจกรรมกลุ่มที่เสริมสร้างกำลังใจ และการฟื้นฟูจิตใจผ่านกิจกรรมสร้างสรรค์หลากหลายรูปแบบ หากคุณพร้อมเริ่มต้นชีวิตใหม่ ติดต่อเราได้ทุกเมื่อ เราพร้อมเป็นแรงสนับสนุนให้คุณได้กลับมาใช้ชีวิตอย่างมั่นคงอีกครั้ง
References
เชิดชู อริยศรีวัฒนา. “กัญชาทางการแพทย์” เข้าถึงได้จาก https://www.wongkarnpat.com/viewpat.php?id=2972
นรากร นันทไตรภพ. “การครอบครอง และการใช้กัญชาภายหลังการปลดล็อก” เข้าถึงได้จาก https://old.parliament.go.th/ewtadmin/ewt/parliament_parcy/ewt_dl_link.php?nid=88480&filename=index
Hfocus. 2024. “เผยผลวิจัยหลังปลดล็อกกัญชา คนไทย 1 ใน 5 เคยใช้ พบจุดจำหน่ายเกือบ 8 พันจุด” เข้าถึงได้จาก https://www.hfocus.org/content/2024/05/30411
กิรติพงศ์ แนวมาลี และชณิสรา ดำคำ. 2024. “จัดระเบียบกัญชา เพิ่มมาตรการ-อุดช่องว่างกฎหมาย” เข้าถึงได้จาก https://www.bangkokbiznews.com/health/public-health/1129038
เสาวลักษณ์ เขตสูงเนิน. 2024. “รัฐจะเปลี่ยนแปลงอะไรก็ได้ แต่นโยบายต้องชัด! เมื่ออุตสาหกรรมกัญชงและกัญชาไทยตกอยู่ในสภาวะสุญญากาศ” เข้าถึงได้จาก https://thestandard.co/hemp-and-cannabis-industry-policy-thailand/ ThaiPBS. 2024. “เยอรมนี ประเทศที่ 9 ของโลกไฟเขียว กัญชา เพื่อสันทนาการ” เข้าถึงได้จาก https://www.thaipbs.or.th/news/content/338667

“ยาไซทิซีน” เป็นยาเม็ดสำหรับเลิกบุหรี่ที่มีประสิทธิภาพดีและผลข้างเคียงต่ำ ซึ่งปัจจุบันประเทศไทยสามารถผลิตได้เอง หลังจากใช้เวลาวิจัยและพัฒนาอย่างต่อเนื่องมาตั้งแต่ปี 2560 อีกทั้งยาดังกล่าวยังได้รับการขึ้นทะเบียนอย่างถูกต้อง และสามารถเบิกจ่ายได้ผ่านระบบหลักประกันสุขภาพแห่งชาติ จึงเป็นอีกหนึ่งทางเลือกที่ช่วยให้ผู้ที่ต้องการเลิกบุหรี่ทั้งบุหรี่ธรรมดาและบุหรี่ไฟฟ้าเข้าถึงการรักษาได้ง่ายขึ้น ลดข้อจำกัดจากการใช้ยานำเข้าที่มีราคาสูง บทความนี้จะพาไปดูกันว่ายา zytizine คือยาอะไร ทำไมจึงช่วยให้เลิกบุหรี่ได้ และมีวิธีใช้อย่างไร?

ไซทิซีน ยาเลิกบุหรี่ สกัดมาจากเมล็ดจามจุรีสีทอง หรือ Zytizine/Cytisine มีสรรพคุณช่วยบรรเทาอาการของคนเลิกบุหรี่ ทำให้ผู้ใช้รู้สึกผ่อนคลาย ไม่หงุดหงิด ถูกใช้อย่างแพร่หลายในยุโรปตะวันออกมานานกว่า 60 ปี โดยได้รับการยอมรับว่าเป็นยาเลิกบุหรี่ที่มีประสิทธิภาพดี ปลอดภัย อีกทั้งองค์การอนามัยโลก (WHO) ยังให้การรับรองและสนับสนุนให้รัฐบาลในแต่ละประเทศจัดหายาชนิดนี้ไว้ เพื่อให้ประชาชนสามารถเข้าถึงยาเลิกบุหรี่ที่มีราคาย่อมเยาได้ง่ายขึ้น ช่วยให้การพาคนใกล้ชิดเข้ารับการบำบัดการติดบุหรี่เป็นไปได้อย่างเหมาะสมและทั่วถึง เนื่องจากต้นทุนการผลิตไซทิซีน ราคาถูกกว่ายาเลิกบุหรี่ชนิดอื่น โดยเฉพาะยา Varenicline ที่นิยมใช้กันอยู่ในปัจจุบัน ซึ่งมีราคาค่อนข้างสูงและอาจก่อให้เกิดผลข้างเคียง เช่น คลื่นไส้ นอนไม่หลับ หรือฝันร้าย

กลไกการออกฤทธิ์ของยาเลิกบุหรี่ไซทิซีนจะถูกดูดซึมสู่กระแสเลือดภายใน 15 นาที และออกฤทธิ์ต่อสมอง โดยไปจับกับตัวรับที่มีบทบาทสำคัญต่อการเสพติดนิโคติน และกระตุ้นให้เกิดการหลั่งสารโดปามีน (Dopamine) ในสมอง นอกจากนี้ยังช่วยให้นิโคตินจับกับตัวรับนี้ได้น้อยลง จึงส่งผลให้ความอยากสูบบุหรี่ลดลงไปด้วย
เมื่อสูบบุหรี่ นิโคตินจะเข้าไปจับกับตัวรับ ทำให้เกิดการปล่อยโดพามีนออกมาเยอะและเร็ว ผู้สูบจึงรู้สึกดีมาก พอผลของโดพามีนหมดไปก็อยากสูบอีกเพื่อให้ได้ความรู้สึกเดิม จนนำไปสู่การเสพติดนิโคตินในที่สุด ซึ่งการทำงานของไซทิซีนก็มีลักษณะคล้ายกัน คือไปจับกับตัวรับ แต่จะทำให้เกิดการหลั่งโดพามีนในระดับปานกลางอย่างค่อยเป็นค่อยไป และลดลงอย่างช้าๆ จึงทำให้รู้สึกดีขึ้น แต่ไม่มากพอที่จะติดได้
ยา zytizine แก้อะไร? ยาไซทิซีนมีสรรพคุณช่วยลดอาการถอนนิโคติน ซึ่งมักเกิดขึ้นในผู้ที่หยุดสูบบุหรี่ โดยเฉพาะคนที่ติดบุหรี่มานาน การเลิกบุหรี่แบบหักดิบจะทำให้เกิดอาการหงุดหงิด กระสับกระส่าย เครียด ฉุนเฉียว โมโหง่าย ขาดสมาธิ นอนไม่หลับ แต่ยาไซทิซีนจะช่วยบรรเทาอาการเหล่านี้ ทำให้ผู้ที่กำลังเลิกบุหรี่รู้สึกผ่อนคลาย อารมณ์คงที่ และมีความอยากนิโคตินลดลง
การที่ตัวยาไปแย่งนิโคตินในการจับกับตัวรับ ทำให้โอกาสที่นิโคตินจะจับและไปกระตุ้นตัวรับมีน้อยลง หรืออาจไม่มีเลย ทำให้ Reward Effect หรือความรู้สึกพึงพอใจจากการสูบบุหรี่ลดลง ส่งผลให้ผู้ป่วยรู้สึกว่าการสูบบุหรี่ไม่สนุก ไม่มีรสชาติ หรือไม่ทำให้มีความสุขเหมือนเคย จึงช่วยให้ควบคุมพฤติกรรมการสูบบุหรี่ได้ง่าย และเพิ่มโอกาสในการเลิกบุหรี่สำเร็จมากขึ้น

ไซทิซีน ไม่ใช่ยาใหม่ แต่เป็นยาที่มีการใช้งานมานานในผู้ที่ติดบุหรี่กว่า 20 ล้านคนทั่วโลก จึงมีการศึกษาและวิจัยมากมายที่ยืนยันถึงประสิทธิภาพในการเลิกบุหรี่ เช่น การทดลองหนึ่งที่เผยแพร่ใน Journal of Thoracic Oncology ได้แบ่งผู้ที่ติดบุหรี่จำนวน 869 คน เป็น 2 กลุ่ม คือกลุ่มที่ได้รับยาไซทิซีนร่วมกับการให้คำปรึกษา และกลุ่มที่ได้รับการให้คำปรึกษาเพียงอย่างเดียว เมื่อติดตามผลหลัง 12 เดือน พบว่า กลุ่มที่ได้รับยาไซทิซีนมีอัตราการเลิกบุหรี่สูงกว่าเกือบ 25 %
สามารถศึกษางานวิจัยเพิ่มเติมได้ที่นี่: Cytisine Therapy Improved Smoking Cessation in the Randomized Screening and Multiple Intervention on Lung Epidemics Lung Cancer Screening Trial
ในขณะที่ผลการวิเคราะห์การทดลองจำนวน 14 ชิ้นที่เผยแพร่บนเว็บไซต์ Sciencedirect พบว่ายาไซทิซีนมีประสิทธิภาพใกล้เคียงกับยา Varenicline แต่ทำให้เกิดผลข้างเคียงน้อยกว่า และยังมีประสิทธิภาพดีกว่าการเลิกบุหรี่แบบไม่ใช้ยา หรือการใช้นิโคตินทดแทน
สามารถศึกษางานวิจัยเพิ่มเติมได้ที่นี่: Cytisine for smoking cessation: A systematic review and meta-analysis

การเลิกบุหรี่มีหลายวิธี ไม่ว่าจะเลิกด้วยตัวเอง ฝังเข็ม หรือใช้ตัวช่วยเลิกบุหรี่ เช่น หมากฝรั่งนิโคติน แผ่นแปะนิโคติน แต่สำหรับผู้ที่สูบบุหรี่จัดและสูบมานาน การใช้ยาเป็นวิธีเลิกบุหรี่ได้ผลดีที่สุด และมีโอกาสสำเร็จมากกว่าวิธีอื่น เนื่องจากสามารถบรรเทาอาการถอนนิโคติน และลดความอยากบุหรี่ได้อย่างมีประสิทธิภาพ อย่างไรก็ตามการใช้ยาไซทิซีนก็มีทั้งข้อดีและข้อเสีย ดังนี้

ไซทิซีนในรูปแบบยาเม็ดมีขนาด 1.5 มิลลิกรัม / เม็ด ผู้ใช้ต้องกำหนดวันหยุดสูบ และเริ่มรับประทานยาควบคู่ไปกับการลดปริมาณการสูบใน 4 วันแรก ก่อนจะหยุดบุหรี่ในวันที่ 5 และทานยานต่อเนื่องไปเรื่อยๆ จนครบทั้ง 25 วัน โดยสามารถรับประทานในขณะที่ท้องว่างหรือพร้อมอาหารก็ได้ แล้ว Zytizine กินตอนไหน? สามารถดูรายละเอียดด้านล่างได้เลย
สำหรับใครที่ต้องการเลิกบุหรี่ และอยากทราบว่ายาเลิกบุหรี่ไซทิซีนซื้อที่ไหน ก็สามารถหาซื้อได้ตามร้านขายยาที่มีเภสัชกรประจำร้าน หรือปรึกษา ศูนย์บำบัดยาเสพติด Lighthouse เรามีทีมงานผู้เชี่ยวชาญที่สามารถแนะนำวิธีเลิกบุหรี่ที่ถูกต้อง และช่วยดูแลคุณในทุกขั้นตอนอย่างใกล้ชิด เพื่อให้คุณสามารถเลิกบุหรี่ได้สำเร็จและปลอดภัย ติดต่อเราได้เลยที่ โทร. 0852132179
References
ThaiHealth Official. 2021. ไทยผลิตยาเลิกบุหรี่ ไซทิซีน สำเร็จครั้งแรก เตรียมผลักดันเข้าบัญชียาหลักแห่งชาติ. เข้าถึงได้จาก https://www.thaihealth.or.th/ไทยผลิตยาเลิกบุหรี่-ไซท/
ปวรวรรธน เพ็ชรรัตน และคณะ. ไซทิซีน ทางเลือกสำหรับผู้ป่วยที่ต้องการเลิกบุหรี่. https://www.pharmacy.up.ac.th/FileUpload/Journal/J1/s5.pdf

การตรวจสารเสพติด เป็นกระบวนการที่ใช้วิเคราะห์หาสารเสพติดในร่างกาย ซึ่งมีส่วนสำคัญในการป้องกันและจัดการปัญหาการใช้ยาเสพติด รวมถึงช่วยประเมินภาวะ สมองติดยาที่เกิดจากการใช้สารเสพติดอย่างต่อเนื่อง จึงถูกนำไปใช้ในหลายกรณี เช่น ตรวจเพื่อเข้ารับการบำบัด ติดตามผลการรักษา สมัครงาน ตรวจก่อนลงแข่งขัน หรือใช้ในกระบวนการยุติธรรม โดยการตรวจสามารถทำได้หลายวิธี ไม่ว่าจะเป็นการตรวจสารเสพติดในปัสสาวะ เลือด เส้นผม น้ำลาย เหงื่อ มาดูกันเลยว่าแต่ละวิธีมีข้อดีและข้อเสียต่างกันอย่างไรบ้าง
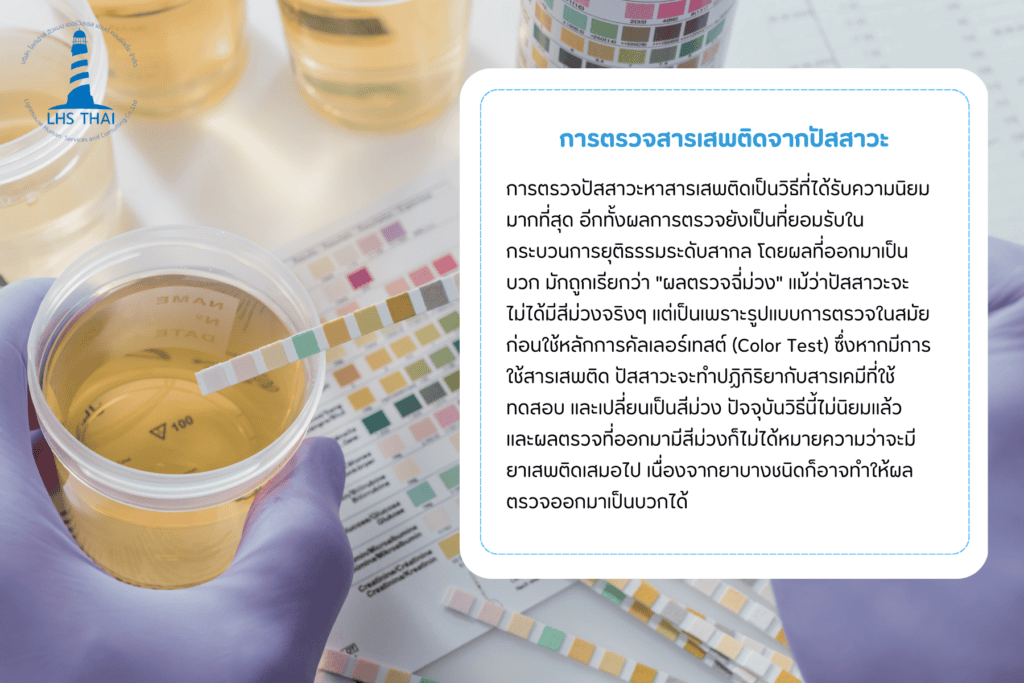
การตรวจปัสสาวะหาสารเสพติดเป็นวิธีที่ได้รับความนิยมมากที่สุด อีกทั้งผลการตรวจยังเป็นที่ยอมรับในกระบวนการยุติธรรมระดับสากล โดยผลที่ออกมาเป็นบวก มักถูกเรียกว่า “ผลตรวจฉี่ม่วง” แม้ว่าปัสสาวะจะไม่ได้มีสีม่วงจริงๆ แต่เป็นเพราะรูปแบบการตรวจในสมัยก่อนใช้หลักการคัลเลอร์เทสต์ (Color Test) ซึ่งหากมีการใช้สารเสพติด ปัสสาวะจะทำปฏิกิริยากับสารเคมีที่ใช้ทดสอบ และเปลี่ยนเป็นสีม่วง ปัจจุบันวิธีนี้ไม่นิยมแล้ว และผลตรวจที่ออกมามีสีม่วงก็ไม่ได้หมายความว่าจะมียาเสพติดเสมอไป เนื่องจากยาบางชนิดก็อาจทำให้ผลตรวจออกมาเป็นบวกได้ ตัวอย่างฉี่สีม่วงเกิดจากอะไรบ้าง เช่น ยาแก้หวัด ยาแก้ไอ ยานอนหลับ ยาต้านอาการซึมเศร้า ไบโพลาร์ เป็นต้น
ตรวจปัสสาวะบอกอะไรได้บ้าง? การตรวจนี้สามารถพบสารเสพติดได้หลายชนิด เช่น ยาบ้า ยาไอซ์ ฝิ่น กัญชา โคเคน เฮโรอีน มอร์ฟีน ทั้งนี้สารเสพติดอยู่ในฉี่กี่วัน ขึ้นอยู่กับชนิดของสาร และระยะเวลาในการเสพ เช่น
การตรวจฉี่สารเสพติดเบื้องต้นจะใช้ชุดทดสอบ ซึ่งมีอยู่ 2 แบบ คือ แบบแถบ (Strip) ที่ใช้วิธีจุ่มแถบทดสอบลงในปัสสาวะ และแบบตลับ (Cassette) ที่ใช้หลอดดูดปัสสาวะแล้วหยดลงบนตลับทดสอบ โดยทั้ง 2 วิธีสามารถทราบผลได้ใน 5 นาที ถ้าผลทดสอบขึ้น 2 ขีด แสดงว่าผลเป็นลบ หรือไม่พบสารเสพติด แต่ถ้าผลขึ้น 1 ขีด แสดงว่าผลเป็นบวก หรือพบสารเสพติด
ส่วนการตรวจยืนยัน ต้องใช้เทคนิคการตรวจขั้นสูง มีความถูกต้อง แม่นยำ และจำเพาะเจาะจงมากกว่า ระบุชนิดของยาเสพติดได้ สามารถไปตรวจได้ที่สถานพยาบาล หรือเก็บตัวอย่างส่งตรวจได้เอง ดังนี้
ข้อดี :
ข้อเสีย :

การตรวจเลือดหาสารเสพติดถือเป็นวิธีที่มีความแม่นยำสูง เนื่องจากสารเสพติดทุกชนิดจะถูกดูดซึมเข้าสู่กระแสเลือดไม่ว่าจะเสพโดยวิธีใดก็ตาม เช่น การกิน การสูบ หรือการฉีด แต่วิธีนี้ไม่เป็นที่นิยมเท่าการตรวจปัสสาวะ นิยมใช้ในกรณีฉุกเฉิน เช่น มีผู้ประสบอุบัติเหตุมาและสงสัยว่ามีการใช้ยา หรือตรวจยืนยันผล เพราะมีขั้นตอนที่ยุ่งยากกว่า และตรวจพบได้ไม่นานหลังการใช้ยาครั้งสุดท้าย โดยสารเสพติดอยู่ในเลือดกี่วันขึ้นอยู่กับชนิด ปริมาณ ความถี่ในการเสพ เช่น
วิธีตรวจสารเสพติดคล้ายกับการเจาะเลือดทั่วไป ไม่ต้องงดน้ำ หรืออาหาร สามารถเข้ารับการตรวจได้ที่สถานพยาบาล โดยเจ้าหน้าที่จะทำการเจาะเลือดด้วยเข็ม และเก็บตัวอย่างส่งไปตรวจวิเคราะห์ที่ห้องปฏิบัติการ
ข้อดี
ข้อเสีย

การตรวจสารเสพติดสามารถใช้วิธีเก็บตัวอย่างจากเส้นผมได้เช่นกัน เนื่องจากสารเสพติดที่เข้าสู่ร่างกายจะไปสะสมที่แกนกลางของเส้นผม (Medulla) โดยสามารถตรวจหาสารเสพติดได้ถึง 26 ชนิด เช่น ยาบ้า เฮโรอีน มอร์ฟีน ยานอนหลับ เหมาะสำหรับใช้ตรวจการเสพเรื้อรัง หรือประวัติการเสพย้อนหลัง รวมถึงช่วยประเมินอาการผู้ติดยาเสพติดได้ เพราะมีระยะเวลาตรวจพบสารเสพติดนานถึง 90 วันหลังการใช้ยาครั้งสุดท้าย แม้จะหยุดเสพไปนานหลายสัปดาห์หรือหลายเดือนก็ตาม และยังสามารถระบุช่วงเวลาที่มีการใช้สารเสพติดได้อีกด้วย
การเก็บตัวอย่างเส้นผมสำหรับการตรวจสารเสพติด จะตัดเส้นผมบริเวณตรงกลางด้านหลังศีรษะประมาณ 90 – 120 เส้น หรือปริมาณเท่ากับขนาดของดินสอ 1 แท่ง โดยวางกรรไกรให้ชิดกับหนังศีรษะมากที่สุด หากผมสั้นมาก ต้องเก็บตัวอย่างเพิ่มเพื่อให้ได้ปริมาณที่เพียงพอ หรือหากไม่มีเส้นผม สามารถใช้ขนส่วนอื่นบนร่างกายได้ เช่น หนวด เครา ขนรักแร้ ขนหน้าแข้ง
ข้อดี
ข้อเสีย

การตรวจจากน้ำลาย เหมาะสำหรับตรวจคัดกรองการใช้สารเสพติดล่าสุด หรือสงสัยว่าเพิ่งมีการใช้ยา เพราะระยะเวลาตรวจพบสั้นพอๆ กับการตรวจเลือด หรือประมาณ 2 วันเท่านั้น แต่เป็นวิธีที่ดำเนินการได้รวดเร็ว ใช้ในกรณีตรวจพนักงานที่มีจำนวนมากได้ ทั้งยังมีโอกาสเกิดการสลับตัวอย่างน้อยกว่าการตรวจปัสสาวะ
ก่อนตรวจ 10 นาที ควรหลีกเลี่ยงการดื่มน้ำหรือรับประทานอาหาร จากนั้นเจ้าหน้าที่จะนำที่ตรวจหาสารเสพติดซึ่งมีลักษณะเป็นก้านสำลีไปถูบริเวณกระพุ้งแก้ม และนำใส่ในหลอดเก็บตัวอย่างที่เตรียมไว้ ก่อนส่งไปยังห้องปฏิบัติการเพื่อทำการวิเคราะห์ต่อไป
ข้อดี
ข้อเสีย
การตรวจสารเสพติดจากเหงื่อ เป็นอีกหนึ่งวิธีที่เหมาะสำหรับตรวจการใช้สารเสพติดเรื้อรัง โดยสามารถตรวจพบการใช้สารเสพติดย้อนหลังได้ประมาณ 7-14 วัน และสามารถตรวจหาสารเสพติดได้มากถึง 15 ชนิด เช่น ยาบ้า ยาไอซ์ ยาเค ยาเลิฟ เฮโรอีน โคเคน โคเดอีน นิยมใช้ในการติดตามผู้ป่วยที่อยู่ระหว่างการบำบัด หรือคุมประพฤติ
ขั้นตอนการตรวจเหงื่อหาสารเสพติด เจ้าหน้าที่จะนำอุปกรณ์เฉพาะซึ่งมีลักษณะเป็นผ้าผืนเล็กๆ เช็ดบนร่างกาย และนำไปเข้าเครื่องอ่านผล หรืออาจใช้เป็นแผ่นแปะติดไว้บนผิวประมาณ 7 – 10 วันเพื่อรวบรวมเหงื่อ และนำไปวิเคราะห์ผล
ข้อดี
ข้อเสีย
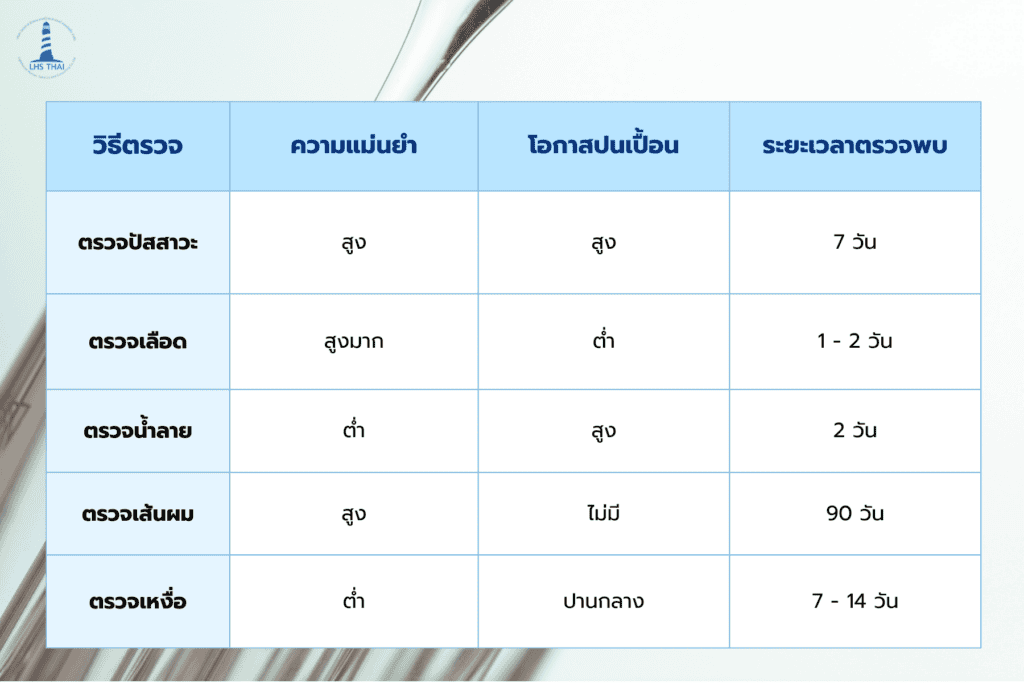
การเลือกวิธีตรวจสารเสพติดควรคำนึงถึงวัตถุประสงค์ ความเหมาะสม และระยะเวลาของสารเสพติดที่อยู่ในร่างกาย เนื่องจากผลการตรวจสารเสพติดแต่ละวิธีมีความแม่นยำต่างกัน ดังนี้

การตรวจสารเสพติด สามารถเข้ารับการตรวจได้ที่โรงพยาบาลหรือคลินิกชั้นนำ โดยมีขั้นตอน ดังนี้
หากคุณหรือคนใกล้ชิดได้รับผลตรวจเป็นบวก ควรเข้ารับการบำบัดโดยเร็ว เราเป็นศูนย์บำบัดยาเสพติดไลท์เฮ้าส์ที่ขึ้นทะเบียนถูกต้องตามกฎหมาย ให้บริการบำบัดยาเสพติดแบบกินนอน รับจำนวนจำกัดไม่เกิน 7 คน เพื่อการดูแลอย่างทั่วถึง โดยเปิดรับทั้งผู้ชายและผู้หญิง เน้นการบำบัดแบบองค์รวม มีเจ้าหน้าที่ดูแลตลอด 24 ชั่วโมง พร้อมทีมสหวิชาชีพที่เชี่ยวชาญ ไม่ว่าจะเป็นทีมที่ปรึกษา นักจิตวิทยา พยาบาลวิชาชีพ และนักสังคมสงเคราะห์ เพื่อให้มั่นใจได้ว่าผู้เข้ารับการบำบัดจะได้รับการดูแลอย่างเต็มที่ ราคาเดียว ไม่มีค่าใช้จ่ายเพิ่มเติม สามารถติดต่อเข้ามาเพื่อสอบถามและพูดคุยกับผู้เชี่ยวชาญของเราได้เลยวันนี้
References
สำนักยาและวัตถุเสพติด กรมวิทยาศาสตร์การแพทย์ กระทรวงสาธารณสุข. ตรวจสารเสพติดในปัสสาวะ. https://website.bdn.go.th/th/service/detail/rQxWewEb3Q/nGO4AtWewEb3QWewEb3Q
ดร. สุเมธ เที่ยงธรรม. การตรวจหาสารเสพติดในปัสสาวะ. https://bdn.go.th/attachment/news/download.php?WP=GT1gn2qCqWOchKwtpTggWaplGQEgG2rDqYyc4Uux
สถาบันนิติวิทยาศาสตร์. 2022. ขั้นตอนการตรวจพิสูจน์สารเสพติดในเส้นผม. https://www.cifs.go.th/index.php?mod=news&route=news_detail&v=Vm10YWIyUXlSbkpOV0VwT1ZtdHdVbFpyVWtKUFVUMDkrUw
Hayley Hudson. 2024. How Long Do Drugs Stay In Your System?. https://www.addictioncenter.com/drugs/how-long-do-drugs-stay-in-your-system/
Cleveland Clinic. 2022. Drug Test. https://my.clevelandclinic.org/health/diagnostics/10285-drug-testing
Acuity Intenational. 2024. Drug Screen vs Drug Test: Understanding Key Differences. https://acuityinternational.com/blog/drug-screen-vs-drug-test/#:~:text=Urine%20drug%20screen:%20Drugs%20in,not%20just%20the%20drug%20class.

คนที่ติดยาเสพติดส่วนใหญ่มักคิดว่าตัวเองควบคุมการเสพไม่ให้ติดได้ หรือสามารถเลิกเองได้เมื่อไหร่ก็ตามที่อยากจะเลิก โดยไม่ต้องพึ่งพาศูนย์บำบัดยาเสพติด แต่ความจริงแล้วมันไม่ง่ายอย่างนั้น เพราะเมื่อมีการเสพยาอย่างต่อเนื่อง สมองของคนเราจะค่อยๆ ปรับตัวและเกิดการเปลี่ยนแปลงทีละน้อย จนตกอยู่ในสภาวะที่เรียกว่า “สมองติดยา” กว่าจะรู้ตัวก็ไม่สามารถควบคุมอาการอยากยาได้แล้ว แม้จะอยากเลิกก็ทำได้ยากเช่นกัน สาเหตุเป็นเพราะอะไร และจะมีวิธีรับมือได้อย่างไรบ้าง บทความนี้มีคำตอบ
โรคสมองติดยา คือความผิดปกติที่เกิดขึ้นกับการทำงานของสมอง เนื่องมาจากการใช้ยาเสพติดเป็นเวลานานหรือใช้ปริมาณมาก ทำให้สมองส่วนความคิด (Cerebral Cortex) ที่ทำหน้าที่ควบคุมความคิดและการตัดสินใจถูกทำลาย ส่งผลให้สมองส่วนอารมณ์ (Limbic System) ที่ทำหน้าที่ควบคุมอารมณ์และความรู้สึกมีอิทธิพลเหนือกว่า ผู้ป่วยจึงอยากใช้สารเสพติดซ้ำๆ โดยไม่สามารถควบคุมตัวเองได้
โรคสมองติดยา เกิดจากฤทธิ์ของยาเสพติดที่ส่งผลกระทบต่อสมองก็จริง แต่สาเหตุที่ทำให้คนเลือกที่จะใช้ยาเสพติดซ้ำๆ เกิดจากหลายปัจจัย เช่น สภาพสังคมและการเลี้ยงดู ผลกระทบจากสภาวะทางเศรษฐกิจ รวมถึงทัศนคติหรือความเชื่อผิดๆ เช่น บางคนอาจมองว่าการใช้ยาเสพติดทำให้ดูเท่ เป็นที่ยอมรับในกลุ่มเพื่อน หรือรู้สึกว่าเป็นการหนีจากปัญหาที่เกิดขึ้นในชีวิต แม้ในความเป็นจริงกลับจะทำให้สถานการณ์แย่ลงกว่าเดิม
ยาเสพติดทำลายสมองโดยการกระตุ้นให้สมองส่วนอารมณ์สร้างสารเคมีที่ชื่อว่า โดปามีน (Dopamine) ซึ่งปกติจะถูกหลั่งออกมาเมื่อมีความสุขหรือพึงพอใจ เช่น เวลาได้ทำให้สิ่งชอบ ได้กินของอร่อย แต่ยาเสพติดจะทำให้โดปามีนถูกหลั่งออกมาในปริมาณมากกว่าปกติ ผู้เสพจึงรู้สึกดีมาก มีอาการที่เรียกว่า “ไฮ (High)” หรืออารมณ์ทะยานขึ้นสูง แต่พอฤทธิ์ของยาเสพติดหมดลง ก็จะหงุดหงิด เศร้าหมอง และต้องการใช้ยาซ้ำเพื่อให้กลับไปรู้สึกดีอีกครั้ง
พอใช้ไปนานๆ สมองของคนติดยาเสพติดจะปรับตัวและไม่ตอบสนองต่อโดปามีนเหมือนเดิม ทำให้ความรู้สึกดีจากการใช้สารเสพติดเกิดยากขึ้น เรียกว่า อาการทนทานต่อสารเสพติด (Tolerance) จึงต้องใช้สารเสพติดปริมาณมากขึ้นและบ่อยขึ้น เพื่อให้ได้ระดับความรู้สึกดีตามที่ต้องการ

เมื่อสมองถูกทําลายจากยาเสพติด จะส่งผลกระทบต่อชีวิตของผู้ป่วยในหลายๆ ด้าน โดยเฉพาะการตัดสินใจที่ทำให้ผู้ป่วยอาจจะเลือกทำสิ่งที่ไม่ดีหรือไม่ถูกต้องโดยไม่มีเหตุผล รวมถึงส่งผลกระทบทางด้านอารมณ์ ทำให้ผู้ป่วยมีอารมณ์แปรปรวน ความสัมพันธ์กับผู้อื่นก็แย่ลง บางรายมีอาการหนักถึงขั้นหูแว่ว ประสาทหลอน เพ้อคลั่ง ซึ่งสิ่งเหล่านี้อาจนำไปสู่ปัญหาสังคม เช่น การทะเลาะวิวาท ปล้นจี้ ฆ่าชิงทรัพย์ ทำร้ายคนรอบตัว
นอกจากนี้เซลล์สมองที่ถูกทำลายยังส่งผลกระทบต่อความจำและการเรียนรู้ ทำให้สมองจดจำข้อมูลได้ไม่ดีเท่าที่ควร หรือไม่สามารถเรียนรู้สิ่งใหม่ๆ ได้อย่างมีประสิทธิภาพ และอาจทำให้ทำให้เกิดโรคสมองเสื่อมได้ โดยเฉพาะผู้ที่เสพยานาน 5-10 ปีขึ้นไป สมองจะถูกทำลายมากจนกลายเป็นโรคสมองพิการถาวร ยากที่จะฟื้นฟูสมองจากยาเสพติดให้กลับไปเป็นเหมือนเดิม
ยาเสพติดทุกชนิดมีผลกระทบต่อการทำงานของสมอง ทำให้เกิดความผิดปกติในการคิด ตัดสินใจ และควบคุมอารมณ์ แต่บางชนิดก็ส่งผลรุนแรงและเป็นอันตรายมากแม้ใช้ในระยะสั้นๆ เช่น
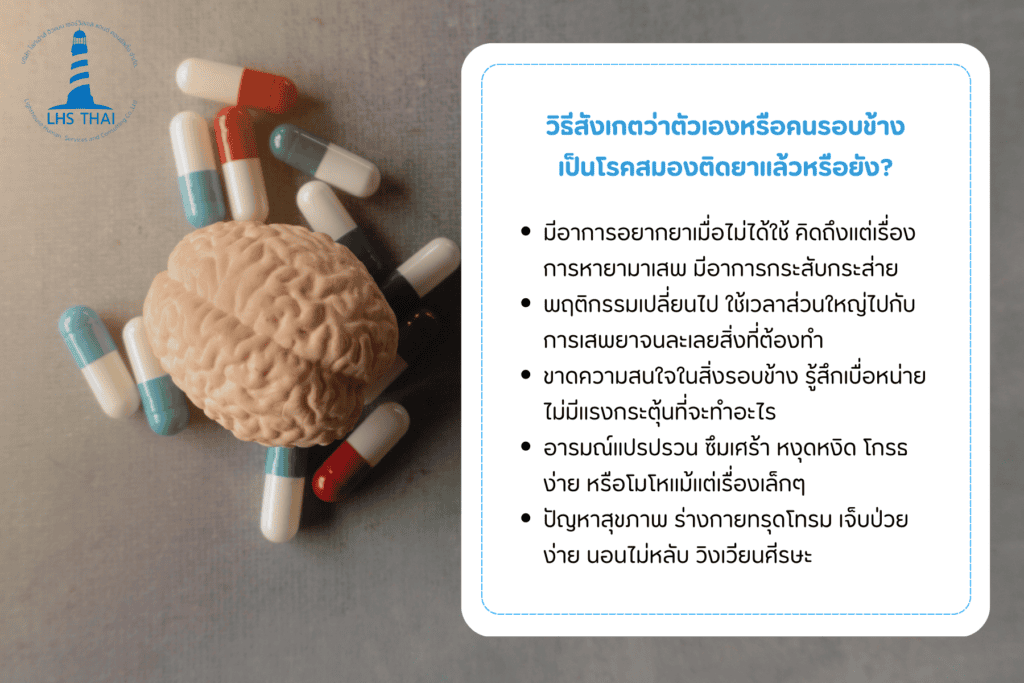
สมองติดยา อาการในช่วงแรกอาจจะยังไม่ชัดเจน แต่หากสังเกตดีๆ จะพบว่าตัวเรา คนที่เรารัก หรือคนรอบข้างมีอาการที่เป็นเหมือนสัญญาณเตือนบางอย่าง เช่น
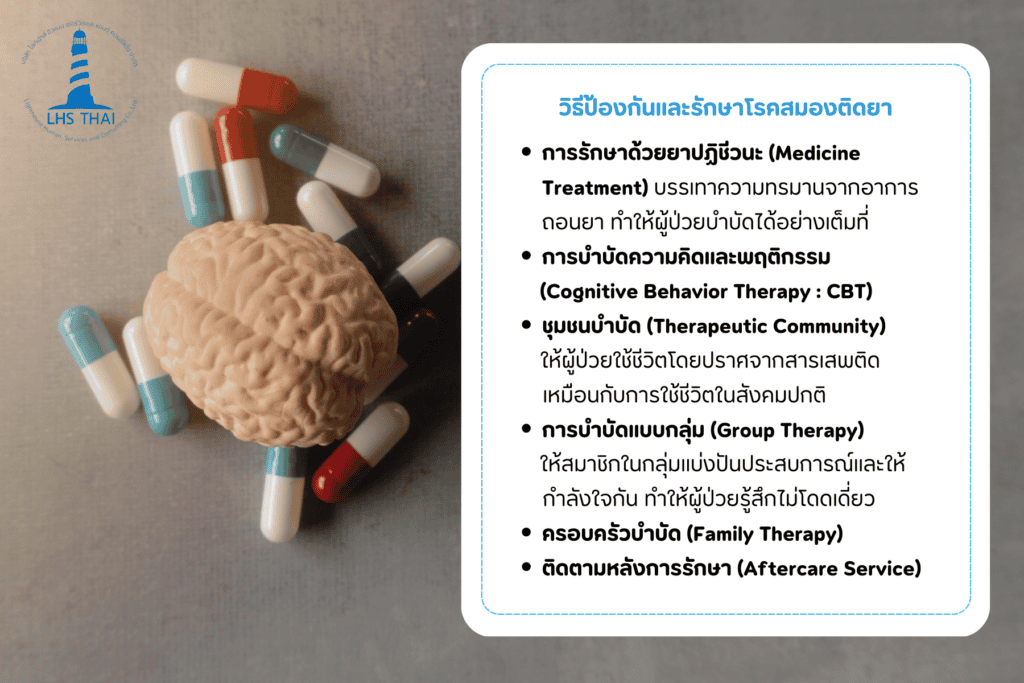
สมองติดยาเสพติดสามารถรักษาให้หายได้ แต่ถ้าถามว่าสมองติดยาเมื่อไหร่หายขาด ก็อาจต้องใช้เวลาอย่างต่ำ 1-2 ปี ขึ้นอยู่กับชนิดของสารที่ใช้เสพ เพราะนอกจากการฟื้นฟูสมรรถภาพทางกาย ต้องทำการฟื้นฟูจิตใจควบคู่กันไปด้วย โดยมีแนวทางดังนี้

โรคสมองติดยา คืออาการป่วยชนิดหนึ่งไม่ต่างจากโรคอื่นๆ ที่มีสาเหตุ อาการ และวิธีการรักษาให้หายขาดได้ ผู้ที่ติดยาจึงควรเข้ารับการบำบัดฟื้นฟูอย่างถูกวิธีและเร็วที่สุด ศูนย์บำบัดยาเสพติด Lighthouse เรามีประสบการณ์กว่า 35 ปีในการดูแลผู้ที่ติดยาเสพติด โดยมีผู้เชี่ยวชาญที่จะให้คำแนะนำและออกแบบโปรแกรมการรักษาที่เหมาะสำหรับแต่ละบุคคล อีกทั้งยังมีสภาพแวดล้อมที่ดี ร่มรื่น ผ่อนคลาย สะดวกสบาย และการดูแลตลอด 24 ชม. ที่จะทำให้ผู้ป่วยรู้สึกอบอุ่นเหมือนอยู่บ้าน ติดต่อผู้เชี่ยวชาญของเราได้ทันที เบอร์โทร: 0852132179 อีเมล: [email protected]
References
ศ.พญ.สุวรรณา อรุณพงค์ไพศาล. กลไกสมองติดยาและแนวทางบำบัด. เข้าถึงได้จาก https://cads.in.th/cads/media/upload/1635493666-กลไกสมองติดยาและแนวทางบำบัด%2029102021.pdf
National Institute on Drug Abuse. 2011. Drugs, Brains, and Behavior: The Science of Addiction. เข้าถึงได้จาก https://nida.nih.gov/publications/drugs-brains-behavior-science-addiction/treatment-recovery Roots Through Recovery. 2021. 5 Most Damaging Drugs for Your Brain and Their Impact. เข้าถึงได้จาก https://roots-recovery.com/5-most-brain-damaging-drugs/
Lighthouse Human Services & Consulting, Co., Ltd.
Head Office:
Ramkamheng 118
Saphan Sung, Bangkok 10240
Thailand